La palabra «apendicitis» tiende a provocar inquietud en cualquier padre o cuidador; cuando se trata de niños en pleno crecimiento, esa inquietud se intensifica. En este artículo exploraremos con calma y en lenguaje claro por qué la apendicitis en la infancia y la adolescencia es diferente de la del adulto, cómo se manifiesta según la edad, qué pruebas suelen emplearse, cuáles son las opciones de manejo y qué deben saber los padres para tomar decisiones informadas. Antes de empezar, debo mencionar que en la solicitud se indicó que se utilizaran ciertas frases clave de una lista, pero no se adjuntó ninguna lista; si tiene términos concretos que desea incluir, por favor envíelos y los integraré de forma natural en el texto. Mientras tanto, procedo a desarrollar un artículo completo y práctico sobre el tema.
Voy a acompañar la explicación con ejemplos, tablas comparativas y listas que le ayudarán a recordar lo esencial, siempre con un tono conversacional y claro. El objetivo no es sustituir una consulta médica, sino ofrecer información amplia y rigurosa para que usted entienda mejor la enfermedad, sus particularidades en los distintos estadios del crecimiento y cómo actuar si sospecha que su hijo podría estar afectado.
¿Qué es la apendicitis y por qué merece atención especial en la infancia?
La apendicitis es la inflamación del apéndice, una pequeña estructura en forma de tubo adherida al intestino grueso. Aunque es una condición relativamente común, su estudio en pediatría cobra especial relevancia porque el niño no es un adulto pequeño: su anatomía, su respuesta inflamatoria, la comunicación de síntomas y la rapidez con la que la infección puede complicarse varían según la edad y el desarrollo.
En los niños, la presentación puede ser atípica; los bebés y los preescolares muchas veces no pueden describir con claridad dónde les duele o cómo se siente. Además, la progresión hacia una perforación o una peritonitis puede ser más rápida en edades tempranas, por lo que la sospecha clínica y el acceso rápido a atención son cruciales. También influyen factores como variaciones anatómicas del apéndice, el estado inmunológico del niño y enfermedades concomitantes.
El apéndice en el contexto del crecimiento
Aunque durante mucho tiempo se consideró al apéndice como un órgano vestigial, hoy se reconoce que tiene funciones inmunológicas, especialmente relevantes durante la infancia. El tejido linfoide del apéndice participa en la maduración del sistema inmune gastrointestinal. Esto explica por qué, en edades de intenso desarrollo inmunitario, el apéndice puede reaccionar con una inflamación más marcada frente a infecciones o a obstrucciones del lumen apendicular.
Durante el crecimiento, las variaciones en el tamaño del apéndice, su posición (retrocecal, pelviana, subcecal) y la presencia de hiperplasia linfoide asociada a infecciones virales o bacterianas pueden modificar la clínica. Por ello, la apendicitis pediátrica exige una interpretación cuidadosa de los signos y de las pruebas diagnósticas.
Epidemiología y factores de riesgo en niños
La apendicitis es una de las urgencias quirúrgicas más frecuentes en la infancia. Se observa con mayor frecuencia entre los 7 y 15 años, aunque puede presentarse en lactantes y preescolares, donde el diagnóstico suele ser más complicado. Existen variaciones geográficas y estacionales; en algunos lugares se ha descrito un aumento en ciertas épocas del año o tras brotes virales.
Entre los factores que pueden aumentar la probabilidad de apendicitis en niños se cuentan la obstrucción del lumen por fecalitos, hiperplasia linfoide tras infecciones virales, cuerpo extraño y, con menos frecuencia, procesos tumorales. También se asocia a ciertas condiciones como fibrosis quística y enfermedades inflamatorias intestinales que pueden modificar la presentación clínica.
Edad y riesgo de complicaciones
Los niños menores de 5 años presentan un mayor riesgo de complicación por diagnóstico tardío: la tasa de perforación es significativamente más alta en edades tempranas. En contraste, los adolescentes tienden a presentar cuadros más parecidos a los adultos, con dolor más localizado y una evolución algo más predecible, aunque no exenta de variabilidad.
Esta variación por edad obliga a médicos y familias a ser especialmente vigilantes con síntomas inespecíficos, fiebre o cambios en el comportamiento de un niño, ya que un cuadro aparentemente banal puede esconder una apendicitis incipiente.
Cómo se manifiesta la apendicitis según la edad
La clínica de la apendicitis pediátrica es un espectro amplio. Mientras que algunos niños describen un dolor abdominal agudo y migratorio, otros muestran malestar general, vómitos, rechazo alimentario o simplemente irritabilidad. Conocer las diferencias por edad ayuda a identificar la sospecha con mayor rapidez.
Es útil dividir la presentación en grandes grupos etarios: lactantes (0–2 años), preescolares (2–5 años), escolares (6–12 años) y adolescentes (13–18 años). Cada grupo tiene particularidades que influirán en la exploración y en las pruebas complementarias que se soliciten.
Lactantes y preescolares
En los más pequeños, la apendicitis puede presentarse con fiebre, llanto inconsolable, rechazo al alimento, vómitos y distensión abdominal. La localización del dolor es difícil de precisar; a menudo se observa irritabilidad, postura en flexión de piernas y disminución de los movimientos intestinales. La perforación es más frecuente debido a la demora diagnóstica.
Por su incapacidad para verbalizar, la exploración física debe complementarse con una valoración general cuidadosa y un bajo umbral para realizar pruebas de imagen si hay sospecha clínica.
Escolares
Los niños en edad escolar suelen mostrar dolor abdominal que inicialmente puede localizarse en la región periumbilical y luego desplazarse al cuadrante inferior derecho. Aparecen náuseas, vómitos y anorexia. La fiebre puede estar presente. En este grupo es más fácil identificar signos físicos clásicos como defensa o dolor a la palpación localizada.
Sin embargo, la variabilidad sigue siendo grande y no es raro que los síntomas se confundan con gastroenteritis, infecciones urinarias o problemas ginecológicos en niñas adolescentes.
Adolescentes
Los adolescentes con apendicitis tienden a presentar un cuadro clínico similar al de adultos: dolor migratorio, náuseas, vómitos, fiebre y signos de irritación peritoneal. La anamnesis es más fiable porque el paciente puede describir con detalle el inicio y la evolución del dolor.
Aun así, deben considerarse diagnósticos diferenciales como enfermedad inflamatoria pélvica, torsión ovárica, quistes y otras patologías abdominales que pueden requerir pruebas específicas.
Diagnóstico: evaluación clínica y pruebas complementarias
El diagnóstico de apendicitis en pediatría combina la historia clínica, la exploración física y pruebas de laboratorio e imagen. Ninguna prueba aislada es infalible, por lo que la decisión suele basarse en un conjunto de datos y en la evolución clínica.
La exploración incluye la evaluación del dolor, la búsqueda de signos de irritación peritoneal y la monitorización de signos vitales. Entre las pruebas complementarias se usan análisis de sangre (leucocitosis, PCR), orina (para descartar infección urinaria), ecografía abdominal y, en ocasiones, tomografía computarizada (TC) o resonancia magnética (RM) en centros con acceso rápido.
Ultrasonido (ecografía)
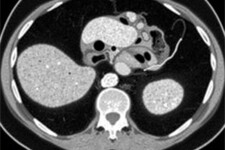
La ecografía es la técnica de imagen de elección en niños por ser no invasiva y no emplear radiación. Permite visualizar un apéndice dilatado, paredes engrosadas, líquido libre o complicaciones como abscesos. Sin embargo, su precisión depende de la experiencia del operador y de factores como el sobrepeso o la posición del apéndice.
Cuando la ecografía es claramente diagnóstica, facilita la toma de decisiones sin exponer al niño a radiación. Si el resultado es indeterminado, puede requerirse otra prueba de imagen.
Tomografía computarizada y resonancia magnética
La TC abdominal ofrece alta precisión diagnóstica, pero implica radiación, por lo que su uso en pediatría se limita a casos selectos o cuando la ecografía no es concluyente. Las técnicas modernas de baja dosis han reducido riesgos, pero la decisión debe sopesar la necesidad diagnóstica.
La RM es una alternativa sin radiación con excelente resolución, útil especialmente en centros pediátricos con disponibilidad. Su uso está creciendo, sobre todo en adolescentes y cuando se quiere evitar la TC.
Scores clínicos y biomarcadores
Existen escalas como el Pediatric Appendicitis Score (PAS) que combinan síntomas, signos y hallazgos de laboratorio para estimar la probabilidad de apendicitis. También se investigan biomarcadores (PCR, procalcitonina) que ayudan a discriminar entre apendicitis y otras causas de dolor abdominal, aunque no reemplazan la evaluación clínica.
En la práctica, un enfoque combinado —evaluación clínica, puntuación clínica y pruebas de imagen según la disponibilidad— suele ser el camino más seguro para reducir diagnósticos erróneos y complicaciones.
Tabla comparativa: pruebas diagnósticas en apendicitis pediátrica
| Prueba | Ventajas | Limitaciones | Uso recomendado |
|---|---|---|---|
| Ecografía abdominal | No radiación, accesible, buena en manos expertas | Operador-dependiente, puede ser indeterminada en obesidad | Primera línea en la mayoría de los niños |
| Tomografía computarizada (TC) | Alta sensibilidad y especificidad | Radiación, requiere colaboración del paciente | Casos indeterminados o cuando se sospecha complicación |
| Resonancia magnética (RM) | Sin radiación, alta resolución | Menos disponible, más costosa, requiere inmovilidad | Adolescentes o cuando se quiere evitar TC |
| Laboratorio (leucocitos, PCR) | Fácil de obtener, orientativo | No específico; puede elevarse en otras infecciones | Complementario a la evaluación clínica |
Opciones de tratamiento: manejo conservador y quirúrgico
Tradicionalmente, la apendicitis aguda se trataba mediante apendicectomía, ya sea abierta o laparoscópica. En años recientes se ha investigado el manejo conservador con antibióticos en casos seleccionados de apendicitis no complicada, especialmente cuando hay respuesta clínica y deseos de evitar cirugía.
La elección entre tratamiento conservador y quirúrgico depende de la severidad, la presencia de complicaciones (perforación, absceso, peritonitis), la respuesta al tratamiento inicial y la preferencia informada de la familia. En niños, muchos cirujanos siguen prefiriendo la apendicectomía como tratamiento definitivo, aunque el manejo con antibióticos ha mostrado en algunos estudios ser una alternativa válida en casos seleccionados.
Apendicectomía: aspectos relevantes en niños
Cuando se indica cirugía, la apendicectomía laparoscópica es la técnica más común en centros pediátricos modernos. Ofrece menor dolor postoperatorio, menor estancia hospitalaria y recuperación más rápida en comparación con la técnica abierta. La intervención debe ser realizada por equipos con experiencia en cirugía pediátrica para minimizar riesgos y complicaciones.
En casos de apendicitis complicada con perforación o absceso, puede ser necesario combinar drenaje percutáneo, tratamiento antibiótico y cirugía en etapas según la condición clínica del niño.
Manejo con antibióticos
El tratamiento exclusivamente antibiótico puede ser efectivo en apendicitis no complicada en un porcentaje apreciable de niños, pero existe riesgo de recurrencia en meses posteriores. La decisión requiere una evaluación cuidadosa, seguimiento estrecho y un acceso rápido a cirugía si empeora el cuadro.
En la práctica, el manejo con antibióticos se reserva para situaciones en que la cirugía presenta mayor riesgo o cuando la familia opta por intentarlo tras una explicación clara de beneficios y riesgos. Es imprescindible la supervisión médica continua.
Complicaciones y seguimiento a largo plazo
Las complicaciones más temidas son la perforación, el absceso intraabdominal, la peritonitis y, en casos raros, sepsis. La demora diagnóstica es el principal factor de riesgo para estas complicaciones en niños. Tras la resolución del episodio, el seguimiento incluye atención a la recuperación funcional, control del dolor, vigilancia de la herida y, en algunos casos, evaluación nutricional y de crecimiento si hubo hospitalización prolongada.
En niños que han recibido tratamiento conservador, se discute la necesidad de una apendicectomía electiva posterior en caso de recurrencia. La decisión es individualizada y considera la evolución clínica y preferencias familiares.
Impacto en el crecimiento y desarrollo
La apendicitis en sí no suele afectar el crecimiento a largo plazo si se trata adecuadamente y no hay complicaciones severas. Sin embargo, hospitalizaciones prolongadas, complicaciones intraabdominales o tratamientos repetidos pueden tener un impacto temporal en la alimentación, el bienestar psicológico y, en casos extremos, en parámetros de crecimiento. Por ello es importante un seguimiento pediátrico que incluya soporte nutricional y emocional si es necesario.
Además, las experiencias quirúrgicas y dolorosas pueden dejar secuelas de ansiedad en algunos niños; el apoyo psicosocial y la preparación pre- y postoperatoria pueden mejorar la recuperación y la adaptación familiar.
Consejos prácticos para padres y cuidadores
Ante la sospecha de apendicitis, la rapidez en la evaluación médica es clave. No siempre el dolor abdominal intenso equivale a apendicitis, pero ciertos signos aumentan la probabilidad y justifican una consulta urgente. A continuación encontrará recomendaciones prácticas y señales de alarma.
Es recomendable mantener la calma, evitar administrar analgésicos o laxantes sin indicación médica (algunas medicaciones pueden enmascarar la imagen clínica) y acudir a un centro de salud o urgencias si persisten los síntomas.
Señales de alarma (acudir a urgencias)
- Dolor abdominal que empeora rápidamente o que impide al niño caminar o mantenerse de pie.
- Vómitos persistentes y fiebre acompañante.
- Distensión abdominal progresiva o marcada sensibilidad al tacto.
- Irritabilidad extrema o somnolencia inusual en un lactante o niño pequeño.
- Sangre en heces o vómitos, o signos de deshidratación (boca seca, pocos pañales mojados en lactantes, orina escasa).
Si su hijo presenta alguno de estos signos, la atención médica inmediata es necesaria. En muchos hospitales pediátricos existe la posibilidad de una evaluación rápida y acceso a ecografía para reducir demoras.
Mitos y verdades sobre la apendicitis
Rodeando a la apendicitis existen creencias populares que merecen aclaración. Aclarar mitos ayuda a tomar decisiones informadas y reduce la angustia innecesaria.
Por ejemplo, es falso que comer vegetales crudos provoque apendicitis de forma directa; si bien la obstrucción por fecalitos puede estar relacionada con la dieta, la relación causal no es tan simple. Tampoco es cierto que la apendicitis siempre presente dolor inicialmente en el cuadrante inferior derecho; el dolor puede comenzar alrededor del ombligo y migrar posteriormente.
Mitos comunes
- Mito: «Si baja la fiebre, ya no es apendicitis.» Realidad: la fiebre puede fluctuar; bajar puntualmente no descarta la enfermedad.
- Mito: «El apéndice se puede ‘curar’ solo con remedios caseros.» Realidad: la apendicitis requiere evaluación médica; el retraso aumenta el riesgo de complicaciones.
- Mito: «Siempre se necesita cirugía inmediatamente.» Realidad: en algunos casos seleccionados y bajo supervisión, el tratamiento no quirúrgico es una opción.
Casos especiales y situaciones de mayor complejidad
Existen circunstancias que complican el diagnóstico y manejo de la apendicitis en niños: la obesidad, enfermedades crónicas, condiciones inmunosupresoras, o la presencia de anatomías atípicas. En adolescentes femeninas, la evaluación ginecológica puede ser necesaria para distinguir causas pélvicas de dolor.
Niños con condiciones subyacentes, como fibrosis quística, presentan mayor riesgo de enfermedad apendicular atípica o complicaciones. En estos casos, un equipo multidisciplinario (pediatría, cirugía pediátrica, radiología) contribuye a un manejo más seguro y personalizado.
Obesidad y diagnóstico
La obesidad puede dificultar la exploración física y la ecografía, elevando la probabilidad de pruebas adicionales como TC o RM para confirmar el diagnóstico. Es importante que los padres sepan que la necesidad de estas pruebas responde a la búsqueda de precisión diagnóstica y no a negligencia.
En casos de niños con enfermedades crónicas o inmunosupresión, la presentación puede ser atípica y la sospecha clínica debe mantenerse alta ante cualquier cuadro abdominal febril.
Investigación actual y hacia dónde va la medicina
La investigación en apendicitis pediátrica explora mejores técnicas de diagnóstico (biomarcadores, ecografía con nuevas tecnologías), estrategias terapéuticas menos invasivas y criterios para seleccionar pacientes que puedan recibir tratamiento conservador de forma segura. También se estudia el papel inmunológico del apéndice y cómo su extirpación temprana podría influir en la salud a largo plazo, un área aún en debate.
El avance de la cirugía mínimamente invasiva y de la imagen sin radiación está transformando la práctica clínica, permitiendo diagnósticos más rápidos y tratamientos con menos impacto en la vida del niño y la familia.
Tendencias prometedoras
- Mayor uso de resonancia magnética en centros pediátricos para reducir la exposición a radiación.
- Desarrollo de algoritmos diagnósticos que integran datos clínicos, analíticos y ecográficos para reducir pruebas innecesarias.
- Estudios a largo plazo sobre resultados del manejo con antibióticos y riesgos de recurrencia.
Estas tendencias apuntan a una medicina más personalizada y menos agresiva cuando sea seguro, sin sacrificar la seguridad del paciente.
Recursos útiles para familias
Si desea profundizar o buscar apoyo, existen organizaciones y guías orientadas a padres que explican de forma accesible qué esperar ante una apendicitis. A continuación indico tipos de recursos que suelen ser útiles y dónde buscarlos.
Consulte siempre fuentes confiables: sociedades pediátricas, servicios de salud públicos, hospitales universitarios y guías clínicas revisadas periódicamente. Evite foros anónimos o información no verificada cuando se trate de decisiones médicas importantes.
Lista de recursos recomendados
- Sitios web de sociedades pediátricas nacionales o regionales (por ejemplo, sociedades de cirugía pediátrica).
- Guías clínicas de hospitales universitarios pediátricos y documentos de consenso sobre manejo de apendicitis.
- Servicios de urgencias pediátricas locales y líneas de atención telefónica de salud para orientación inmediata.
Cómo preparar a su hijo para una consulta o ingreso
Si sospecha apendicitis y va a una consulta o urgencia, tome nota de la cronología de los síntomas (inicio, evolución del dolor, vómitos, fiebre), medicamentos administrados y alergias. Lleve documentación médica del niño si la tiene. Mantenga la calma y explique de forma clara los cambios en el comportamiento o el apetito, especialmente en pacientes pequeños que no pueden describir su malestar con precisión.
Preparar al niño psicológicamente ante pruebas e intervenciones, con explicaciones adaptadas a su edad, ayuda a reducir el estrés y facilita la colaboración durante las exploraciones.
Conclusión
La apendicitis en niños es una urgencia frecuente que presenta particularidades según la edad y el estadio de crecimiento: la clínica puede ser más inespecífica en lactantes y preescolares y más parecida a la del adulto en adolescentes; la ecografía es la prueba de imagen preferente en pediatría por no implicar radiación, mientras que la TC y la RM se reservan para casos indeterminados; el manejo puede ser quirúrgico o, en casos seleccionados, conservador con antibióticos, siempre bajo supervisión médica y con un claro plan de seguimiento; y lo más importante para las familias es mantener la alerta ante signos de alarma (dolor abdominal intenso y progresivo, vómitos persistentes, fiebre, distensión o signos de deshidratación) y buscar atención médica con rapidez. Una evaluación temprana por un equipo experimentado reduce las complicaciones y favorece una recuperación rápida y completa, permitiendo que el niño retome su crecimiento y su vida cotidiana lo antes posible.