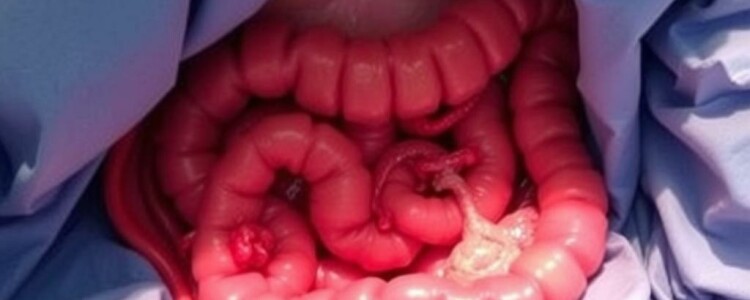
Encontrarse con una apendicitis durante una intervención quirúrgica programada por otro motivo es una situación que combina sorpresa, responsabilidad y toma de decisiones rápidas. Imagina entrar al abdomen para resolver una hernia, realizar una cirugía ginecológica o un procedimiento urológico y, al asomarte con la cámara o al separar planos, descubrir un apéndice que no parece normal: enrojecido, engrosado, con signos inflamatorios locales o quizá con adherencias que generan dudas. Ese momento cambia la dinámica de la operación; lo que era una intervención prevista adquiere una nueva dimensión. En este artículo conversacional, amplio y detallado, analizaremos qué significa este hallazgo incidental (Appendizitis als Zufallsbefund bei einer anderen Operation), con qué frecuencia ocurre, cuáles son las opciones razonables, los riesgos y beneficios de actuar o no actuar, las implicaciones éticas y legales, y cómo comunicarlo al paciente. Mi intención es ofrecer una guía comprensible para médicos jóvenes, estudiantes, pacientes interesados y cualquier lector curioso que quiera entender por qué a veces se añade una apendicectomía a una operación que inicialmente no la requería.
¿Qué entendemos por «hallazgo incidental» de apendicitis?
Un hallazgo incidental ocurre cuando un problema médico se detecta de manera inesperada mientras se evalúa o trata otra condición. En el caso de la apendicitis, esto puede significar encontrar un apéndice con cambios que sugieran inflamación durante una laparoscopia para otra causa, o visualizar un apéndice aparentemente normal durante una cirugía abierta que, al tocarse, muestra características preocupantes. Importante distinguir: un apéndice claramente sano y sin signos inflamatorios no es lo mismo que un apéndice con cambios serios; igualmente, un apéndice con signos leves de inflamación puede representar una apendicitis temprana, una apendicitis crónica o cambios reactivos a otra enfermedad abdominal. La clave está en reconocer las señales visuales y táctiles, valorar el contexto clínico del paciente y decidir de forma fundamentada si hay que intervenir el apéndice en ese mismo acto quirúrgico.
Dicen los cirujanos experimentados que no es raro sentir esa tensión entre «¿removemos para evitar problemas futuros?» y «¿evitamos añadir riesgo y tiempo quirúrgico innecesario?». Esa tensión es real y válida, y la decisión debe equilibrar información objetiva, experiencia, la situación del paciente y las posibilidades de seguimiento posterior. Entender los términos y escenarios ayuda a afrontar la decisión con mayor seguridad.
¿Con qué frecuencia ocurre y en qué contextos aparece más?
La literatura quirúrgica muestra que el hallazgo incidental de apendicitis durante otra intervención no es extremadamente frecuente, pero tampoco anecdótico. Suele aparecer en procedimientos exploratorios laparoscópicos, cirugías ginecológicas (por ejemplo, para dolor pélvico, endometriosis o torsión ovárica), en procedimientos oncológicos o en timming de cirugía bariátrica, así como en laparoscopias realizadas por dolor abdominal inespecífico. En operaciones abiertas, el hallazgo puede ser menos común simplemente porque la indicación y la planificación operativa suelen ser más específicas, aunque sigue siendo posible.
La variabilidad depende mucho del tipo de población, la indicación para la cirugía y la geografía. En algunos centros, la apendicectomía incidental durante otras cirugías abdominales puede llegar a representar un pequeño porcentaje relevante de todas las apendicectomías realizadas, sobre todo en servicios con alto volumen de laparoscopias ginecológicas. El aspecto importante es que, cuando aparece, plantea preguntas inmediatas sobre la mejor conducta a seguir frente al hallazgo.
Cómo se detecta intraoperatoriamente: señales visuales y táctiles
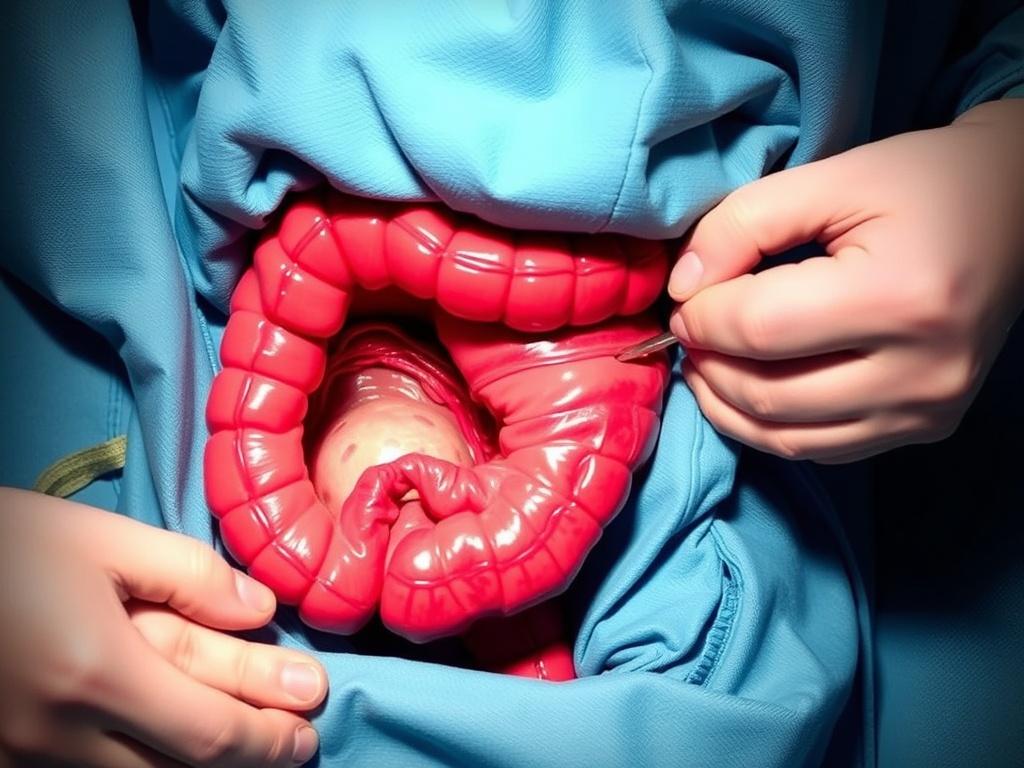
Detectar un apéndice anormal durante una operación implica observar varios signos. Visualmente, un apéndice inflamado puede verse eritematoso, engrosado, con cambios de color, exudado seroso o purulento en la superficie, signos de isquemia distal o gangrena. Pueden existir adherencias locales que fijen el apéndice a otras estructuras y sugieran un proceso inflamatorio crónico. Táctilmente, durante una cirugía abierta o mediante pinzas laparoscópicas, el apéndice puede sentirse más firme, menos compresible, o con aumento del volumen.
También hay hallazgos que NO obligan a concluir que exista apendicitis: un apéndice algo rojo por manipulación, cambios reactivos por una peritonitis generalizada o por otra lesión adyacente, o pequeñas adherencias fibrosas antiguas sin signos de inflamación activa. En cualquier caso, la interpretación debe hacerse dentro del contexto de la cirugía, la historia clínica y las pruebas preoperatorias disponibles.
Opciones intraoperatorias: ¿remover, dejar o tomar biopsia?
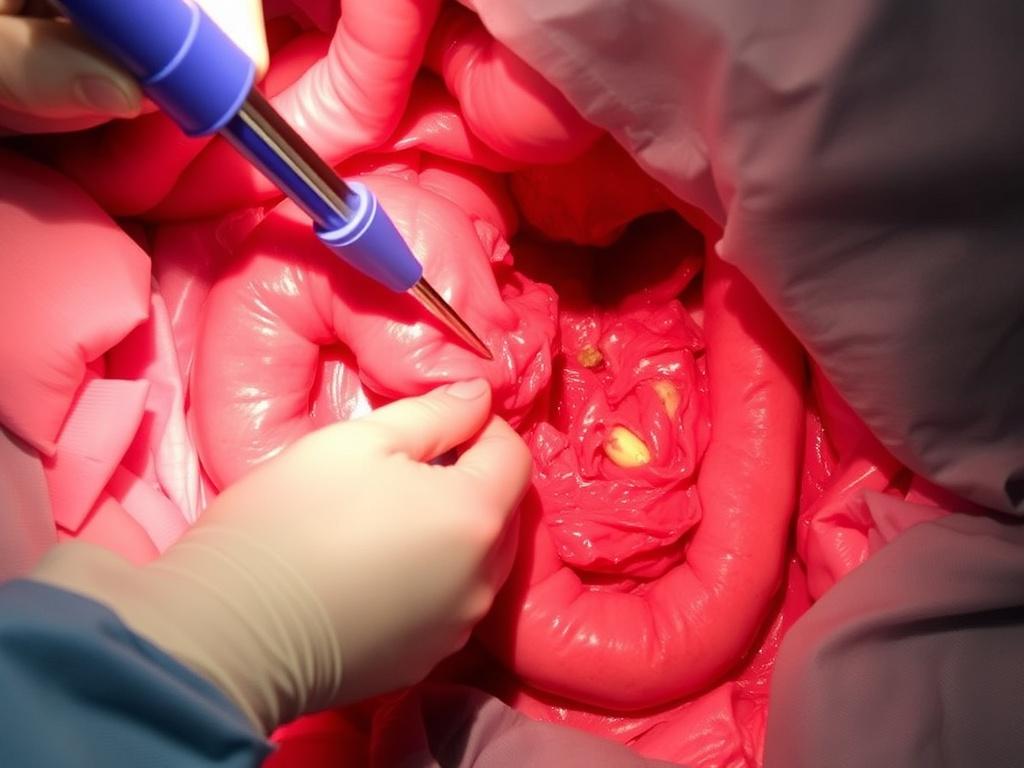
Frente a un apéndice sospechoso, el cirujano tiene básicamente tres opciones: proceder a una apendicectomía en el mismo acto quirúrgico, dejar el apéndice y programar seguimiento (o estudio posterior), o tomar una biopsia o cultivo si la situación lo permite. Cada alternativa tiene pros y contras, y la elección suele depender de factores como la estabilidad del paciente, el tiempo quirúrgico adicional requerido, el nivel de sospecha de infección activa, si la cirugía inicial puede continuar sin complicaciones y si existe consentimiento informado que contemple estas circunstancias.
Una apendicectomía incidental puede prevenir una futura apendicitis que requeriría otra intervención, lo que suele traducirse en evitar un ingreso, anestesia adicional y posibles complicaciones. Sin embargo, añadir una apendicectomía también puede aumentar la duración de la cirugía, el riesgo de infección de herida, la posibilidad de adherencias postoperatorias y la morbilidad asociada, especialmente si el procedimiento original era limpio y la adición convierte la cirugía en contaminada. Por eso, la decisión no es trivial y merece una valoración centrada en el paciente.
Factores que favorecen realizar una apendicectomía incidental
Cuando el apéndice muestra signos claros de inflamación activa (exudado purulento, gangrena, perforación incipiente), la tendencia general es proceder a la apendicectomía, ya que tratar la apendicitis en el mismo acto reduce el riesgo de complicaciones tardías y evita una segunda intervención. Otros factores que favorecen la extracción son la edad joven del paciente (mayor esperanza de vida y probabilidad de sufrir una apendicitis en el futuro), acceso fácil al apéndice sin riesgo adicional significativo, y que la cirugía original ya implique entrar en cavidad abdominal donde una intervención añadida no suponga grandes cambios en el balance de riesgo-beneficio.
Factores que favorecen no extraer el apéndice
Si el apéndice se ve prácticamente normal, si la cirugía original no tolera extenderse por tiempo o complicar el acto (por ejemplo, procedimientos largos y complejos donde prolongar la anestesia aumenta riesgos), o si la naturaleza de la cirugía hace que añadir una apendicectomía convierta el campo de trabajo en contaminado (lo que puede impactar decisiones reconstructivas o prótesis), entonces puede ser razonable decidir no intervenir el apéndice en ese momento. Pacientes inmunosuprimidos o con comorbilidades significativas también requieren una consideración cuidadosa, aunque a veces su mayor riesgo de infección hace que se prefiera resolver la fuente de infección si está presente.
Riesgos y beneficios: una tabla útil para la toma de decisiones
| Situación intraoperatoria | Beneficios de la apendicectomía | Riesgos de la apendicectomía |
|---|---|---|
| Apéndice con signos claros de inflamación (purulento, gangrena) | Elimina foco infeccioso, evita reoperación, reduce riesgo de peritonitis futura | Aumenta tiempo operatorio, posible contaminación, riesgo de infección o adherencias |
| Apéndice con cambios leves o aspecto dudoso | Previene posible apendicitis futura, evita seguimiento incierto | Puede suponer intervención innecesaria, morbilidad añadida, complicar cirugía principal |
| Apéndice aparentemente sano en cirugía limpia | Prevención a largo plazo teórica | Convertir cirugía limpia en contaminada, mayor riesgo de infección, cuestionable beneficio |
Esta tabla resume consideraciones generales; no sustituye la valoración clínica individual. Cada paciente y cada contexto requieren juicio clínico adaptado y, cuando sea posible, discusión previa con el equipo y con el paciente o su representante.
Consideraciones técnicas y anestésicas
Técnicamente, si la decisión es realizar una apendicectomía durante otra cirugía, el abordaje dependerá del acceso original: en laparoscopia suele ser relativamente sencillo añadir la extracción del apéndice sin incrementar demasiado la morbilidad, aprovechando los mismos puertos en muchos casos. En cirugía abierta, la decisión puede comportar ampliar la incisión o añadir una incisión complementaria, lo que aumenta posiblmente el dolor postoperatorio y el riesgo de infección de herida. Otro aspecto a valorar es el estado del campo: si existe contaminación por contenido intestinal o pus, el manejo de drenajes y antibióticos perioperatorios debe ajustarse.
Desde el punto de vista anestésico, prolongar la duración de la anestesia puede afectar a pacientes vulnerables. Es recomendable que el equipo de anestesia esté informado y participe en la decisión si la extensión prevista del procedimiento cambia de manera significativa. Además, la comunicación entre anestesiólogo y cirujano ayuda a planificar analgesia, profilaxis antibiótica y manejo perioperatorio que minimicen complicaciones.
Implicaciones legales y del consentimiento informado
Legalmente, la extracción de una estructura no planificada plantea preguntas sobre el consentimiento informado. En muchos protocolos hospitalarios, el consentimiento quirúrgico incluye cláusulas que autorizan al cirujano a tratar hallazgos inesperados que, en su criterio, deban abordarse para proteger la salud del paciente. Sin embargo, la redacción y alcance de dicho consentimiento pueden variar por país, institución y situación clínica. La mejor práctica es que, siempre que sea posible, se cuente con un consentimiento amplio y explicado previamente que contemple la posibilidad de resolver hallazgos incidentales; si no existe tal consentimiento y la situación no es urgente, puede ser preferible abstenerse y programar una discusión posterior con el paciente.
Cabe destacar que, cuando el hallazgo representa un riesgo inmediato para la vida o para el resultado de la cirugía, la actuación sin consentimiento explícito puede estar justificada por la necesidad médica urgente. No obstante, documentar claramente la razón de la decisión en la historia clínica y comunicar lo antes posible al paciente y/o familiares es esencial para mantener transparencia y confianza.
Manejo postoperatorio y seguimiento
Si se realiza una apendicectomía incidental, el seguimiento dependerá del hallazgo intraoperatorio y de los hallazgos histopatológicos. En apéndices con inflamación activa, el manejo incluye el adecuado control del dolor, la profilaxis antibiótica según protocolos y vigilancia por signos de infección o complicaciones. En casos donde la apendicectomía se añadió sin signo claro de inflamación, el seguimiento debe centrarse en la evolución clínica del paciente y en el resultado del informe histopatológico, que puede revelar cambios crónicos o, en casos raros, hallazgos inesperados como tumores apendiculares.
Si se decidió no intervenir el apéndice, es recomendable que el paciente reciba información escrita y verbal sobre los signos de alerta de apendicitis (dolor abdominal localizado, fiebre, náuseas persistentes) y que tenga un canal claro para consulta en caso de síntomas posteriores. La coordinación con el médico de cabecera o el servicio de urgencias facilita la atención inmediata si surge un problema.
Importancia de la anatomía patológica
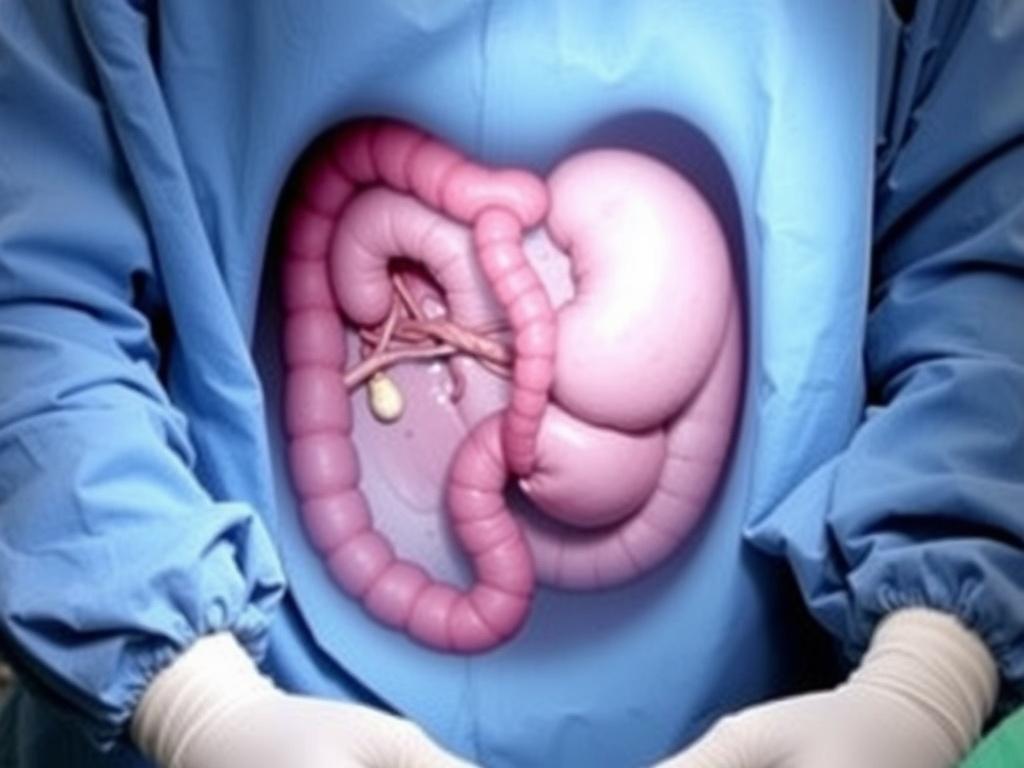
Enviar el apéndice a anatomía patológica siempre que sea extraído proporciona información valiosa. La pieza puede confirmar la presencia y el grado de inflamación, demostrar cambios crónicos, identificar una apendicitis obliterante o detectar lesiones neoplásicas, algunas de las cuales (como tumores carcinoides pequeños) tienen implicaciones en el seguimiento y, en raras ocasiones, en decisiones terapéuticas posteriores. Por tanto, el análisis histológico no es un mero trámite: alimenta decisiones clínicas y ofrece explicación a posibles síntomas previos que el paciente pueda haber ignorado.
Comunicación con el paciente y la familia
Hablar con el paciente después de la cirugía sobre un hallazgo incidental requiere claridad, empatía y concreción. Es importante explicar qué se encontró, por qué se tomó la decisión intraoperatoria (o por qué no se actuó), los riesgos y beneficios esperados, y el plan de seguimiento. La comunicación debe ser comprensible, evitando tecnicismos innecesarios, pero sin omitir información esencial. Entender que el paciente puede sentir sorpresa, incomodidad o inquietud ayuda a manejar la conversación con sensibilidad. Ofrecer material informativo y un contacto para preguntas posteriores mejora la satisfacción y facilita el cumplimiento del seguimiento recomendado.
Casos ilustrativos: escenarios reales para entender las decisiones
Considerar ejemplos concretos ayuda a visualizar el proceso de decisión. Pensemos en una paciente joven que ingresa por dolor pélvico y se somete a laparoscopia para sospecha de torsión ovárica; durante la exploración se descubre un apéndice con exudado purulento. En ese contexto, la extracción inmediata es razonable porque la intervención ya es abdominal, la paciente es joven y la apendicitis activa representa un riesgo claro. Otro caso: un paciente mayor con múltiples comorbilidades programado para reparación compleja de una hernia inguinal, donde se descubre un apéndice algo engrosado pero sin signos claros de infección; aquí, prolongar y contaminar la cirugía de hernia puede aumentar riesgos, por lo que posponer o monitorizar podría ser preferible. Estos ejemplos muestran que no existe una regla única y que la individualización es clave.
Qué dice la evidencia y qué áreas aún requieren investigación
La evidencia disponible incluye series clínicas, revisiones y guías que abordan la apendicectomía incidental en distintos contextos, pero la heterogeneidad de los estudios limita conclusiones definitivas. Hay consenso en que la apendicectomía es adecuada cuando hay signos claros de inflamación, pero el manejo de apéndices con cambios dudosos o aparentemente sanos sigue siendo objeto de debate. Áreas que requieren más investigación incluyen estudios aleatorizados (dificultosos por diseño ético y logístico), registros multicéntricos que comparen resultados a largo plazo de apendicectomía incidental versus no intervención, y análisis de coste-efectividad considerando la prevención de reoperaciones futuras frente a la morbilidad añadida.
Además, la aparición de técnicas mínimamente invasivas y mejoras en el diagnóstico por imagen pueden cambiar el balance de riesgo-beneficio en el futuro, permitiendo decisiones más informadas y protocolos más estandarizados. Mientras tanto, la práctica clínica prudente y el juicio compartido entre equipos siguen siendo la mejor guía.
Recomendaciones prácticas resumidas
A continuación una lista práctica, pensada para ayudar en la toma de decisiones sin sustituir el juicio clínico individual:
- Valorar visual y táctilmente el apéndice dentro del contexto clínico y de la cirugía en curso.
- Si hay signos claros de apendicitis activa (purulenta, gangrena, perforación) realizar apendicectomía preferentemente en el mismo acto.
- Si el apéndice luce dudoso, sopesar edad del paciente, comorbilidades, duración y complejidad de la cirugía y posibilidad de seguimiento; considerar la opción de posponer si ello reduce riesgos.
- Siempre que se realice la extracción, enviar la pieza a anatomía patológica.
- Documentar en la historia clínica la decisión tomada y las razones, así como informar al paciente y sus familiares lo antes posible.
- Si no existe consentimiento explícito para tratar hallazgos incidentales y la situación no es urgente, considerar abstenerse y planear una decisión posterior con el paciente informado.
Tabla: Factores a considerar antes de decidir intraoperatoriamente
| Factor | ¿Favorece apendicectomía? | Comentario |
|---|---|---|
| Signo visual de inflamación evidente | Sí | Alta probabilidad de beneficiar al paciente; actúe para evitar agravamiento |
| Paciente joven y sin comorbilidades | Generalmente sí | Previene futuros episodios de apendicitis; baja morbilidad esperada |
| Cirugía limpia y reconstructiva importante | No necesariamente | Riesgo de contaminación y complicar reconstrucción/plástica |
| Duración prolongada esperada al añadir procedimiento | Depende | Valorar riesgos anestésicos y estado del paciente |
| Falta de consentimiento para hallazgos incidentales | No, salvo urgencia | Respetar marco legal y ética; actuar sólo si hay riesgo inmediato |
Mirando hacia el futuro: protocolos y mejor comunicación
Para mejorar la gestión de hallazgos incidentales como la apendicitis, muchas instituciones están desarrollando protocolos que incluyen cláusulas de consentimiento ampliadas, guías intraoperatorias para la toma de decisiones y canales de comunicación posoperatoria estandarizados. La formación multidisciplinaria que implique cirugía, ginecología, urología, anestesia y medicina legal puede ayudar a reducir variabilidad en la práctica y mejorar resultados. La tecnología también puede ayudar: la fotografía intraoperatoria, registros audiovisuales y el acceso rápido a opiniones de colegas a través de teleconsultas pueden facilitar decisiones más seguras en momentos decisivos.
En definitiva, combinar experiencia, comunicación clara y evidencia es la vía para manejar de forma óptima la apendicitis como hallazgo incidental. Cada caso es único, pero un marco estructurado ayuda a guiar decisiones y a cuidar mejor al paciente.
Conclusión
Encontrar una apendicitis durante otra operación plantea un reto humano y clínico: hay que equilibrar el deseo legítimo de prevenir problemas futuros con la obligación de no añadir riesgo innecesario al paciente; la decisión depende de la apariencia del apéndice, del contexto de la cirugía, de la condición del paciente y del marco legal y de consentimiento; cuando existen signos claros de inflamación activa, la apendicectomía en el mismo acto suele ser la opción más sensata, mientras que en casos dudosos debe primar la valoración individual, la documentación y la comunicación; finalmente, formar equipos, tener protocolos útiles y comunicar con honestidad al paciente son pasos esenciales para convertir un hallazgo inesperado en una oportunidad de buen cuidado médico.