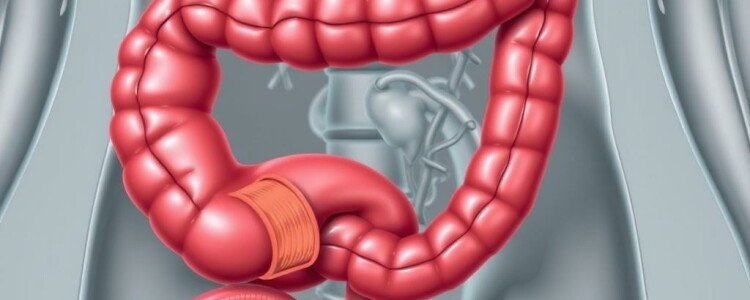
La simple mención de la palabra «apendicitis» despierta en muchos una mezcla de temor y curiosidad: ¿por qué duele tanto ese pequeño apéndice?, ¿es siempre necesaria la cirugía?, ¿cómo se produce exactamente? En el corazón de muchas respuestas aparece un concepto clave y a menudo mal entendido: la obstrucción apendicular. En este artículo conversacional y amplio vamos a desmenuzar ese fenómeno, entender por qué es la causa principal de la apendicitis, revisar sus orígenes, consecuencias y tratamientos, y ofrecer pautas claras y útiles para pacientes, familiares y profesionales interesados. No se trata solo de explicar, sino de acompañar al lector paso a paso, con ejemplos, comparaciones sencillas y una guía práctica para reconocer y actuar frente a los signos más habituales.
Introducción: por qué importa entender la obstrucción apendicular
Cuando pensamos en apendicitis, imaginamos un dolor abdominal que aparece de forma abrupta y que suele terminar en una operación. Sin embargo, detrás de ese cuadro común hay una cadena de eventos iniciada muchas veces por una simple obstrucción: el apéndice deja de drenar, se acumulan secreciones y bacterias, y el proceso inflamatorio toma fuerza. Comprender la obstrucción apendicular no es solo un ejercicio académico: tiene implicaciones directas en la rapidez del diagnóstico, en la decisión terapéutica y en la prevención de complicaciones graves como la perforación o el absceso. Además, conocer las causas más frecuentes permite educar a la población y a los equipos de salud para reconocer factores de riesgo y actuar con mayor certeza.
¿Qué es la obstrucción apendicular?
La obstrucción apendicular es, en términos sencillos, el bloqueo de la luz del apéndice —esa estructura en forma de tubo que se proyecta desde el ciego del intestino— impidiendo la salida normal de su contenido. Imaginemos una pequeña tubería que de repente se tapa: el fluido se acumula, la presión aumenta y el entorno se vuelve propicio para la inflamación y la infección. En el apéndice ocurre lo mismo: la secretación continua de moco y la proliferación bacteriana generan un cuadro inflamatorio que progresa si no se resuelve la obstrucción.
Esta obstrucción puede ser parcial o completa, transitoria o persistente, y su duración y gravedad influirán en el curso clínico. En la mayoría de los casos de apendicitis aguda la obstrucción es el evento desencadenante que, sumado a la respuesta inmunitaria local, determina la sintomatología clásica: dolor migratorio hacia la fosa ilíaca derecha, fiebre, náuseas y signo de defensa abdominal.
Fisiopatología: del bloqueo a la inflamación
El proceso fisiopatológico se puede describir en pasos claros: primero, la obstrucción impide que las secreciones apendiculares se vacíen al ciego; segundo, la acumulación eleva la presión intraluminal; tercero, la microcirculación del apéndice se compromete por la presión, provocando isquemia de la pared; cuarto, la barrera mucosa se afecta y las bacterias presentes en el lumen invaden la pared, desencadenando inflamación y, muchas veces, necrosis; finalmente, si la presión y la infección no se revierten, la pared puede perforarse, liberando contenido infeccioso a la cavidad abdominal y causando peritonitis o absceso.
Este recorrido explica por qué el tiempo entre el inicio de los síntomas y la intervención es crítico: cuanto más prolongada y completa sea la obstrucción, mayor el riesgo de complicación.
Causas comunes de la obstrucción apendicular
Existen varias causas por las cuales la luz del apéndice puede quedar bloqueada. Algunas son muy frecuentes, otras menos, y en ciertos grupos poblacionales predominan unas sobre otras. A continuación se describen con detalle las más relevantes, seguidas de una lista para facilitar su identificación.
- Fecalitos o coprolitos: masas endurecidas de materia fecal que taponan el orificio apendicular. Son una causa clásica, especialmente en adultos.
- Hiperplasia linfoide: el tejido linfoide submucoso del apéndice puede aumentar de volumen, sobre todo tras infecciones virales o en niños, produciendo una obstrucción funcional o mecánica.
- Cuerpos extraños: restos vegetales, semillas, o incluso objetos ingeridos pueden quedar atrapados en el apéndice y obstruirlo.
- Tumores: neoplasias benignas (como los carcinoides) o malignas pueden originar una obstrucción, aunque esto es menos frecuente; suele observarse más en adultos mayores.
- Parásitos: algunos parásitos intestinales pueden alojarse o provocar reacciones que obstruyen la luz apendicular.
- Fibrosis o estenosis crónica: procesos inflamatorios previos pueden dejar cicatrices que reduzcan el calibre del apéndice.
- Compresiones externas: más infrecuentes, pero posibles en situaciones de masas vecinas que deformen el apéndice.
Tabla: causas por frecuencia y población afectada
| Causa | Frecuencia relativa | Población más afectada | Notas |
|---|---|---|---|
| Fecalitos | Alta | Adultos | Asociado a constipación crónica y dieta baja en fibra |
| Hiperplasia linfoide | Alta | Niños y adolescentes | Suele estar ligada a infecciones virales recientes |
| Cuerpos extraños | Baja | Todas las edades | Semillas, huesos pequeños; más en regiones con ingestión frecuente de ciertos alimentos |
| Tumores apendiculares | Muy baja | Adultos mayores | Carcinoides y adenocarcinomas; suele detectarse en histología postapendicectomía |
| Parásitos | Baja | Regiones endémicas | Ejemplo: Enterobius vermicularis en algunas zonas |
Cómo la obstrucción conduce a diferentes formas de apendicitis
No todas las apendicitis son iguales: algunas se presentan de manera leve y se resuelven con tratamiento conservador, otras evolucionan rápidamente hacia la perforación. La naturaleza de la obstrucción influye en ese curso. Una obstrucción parcial o transitoria puede permitir el drenaje intermitente y una inflamación limitada, mientras que una obstrucción completa y sostenida suele producir aumento de presión, isquemia y un curso más agresivo.
Además, la carga bacteriana y la virulencia de los microorganismos presentes en el lumen son determinantes: bacterias anaerobias y aerobias del colon proliferan y contribuyen a la necrosis de la pared apendicular. Desde el punto de vista clínico, esto explica por qué algunos pacientes con dolor abdominal leve pueden empeorar en pocas horas y por qué otros mejoran con antibióticos.
¿Qué predice una evolución grave?
Existen señales clínicas y paraclínicas que orientan sobre mayor riesgo de perforación: dolor de inicio agudo y progresión rápida, fiebre alta, leucocitosis marcada y signos de peritonismo. En la imagen (ecografía o tomografía) la presencia de aire libre, colección líquida o engrosamiento importante de la pared sugiere complicación. El tiempo desde el inicio de los síntomas también es un predictor: la demora en la atención aumenta la probabilidad de complicación.
Síntomas, exploración y diagnóstico: una guía práctica
Reconocer una apendicitis derivada de obstrucción apendicular implica escuchar al paciente con atención, combinar el examen físico con pruebas básicas y, cuando sea necesario, confirmar con imagen. El cuadro clásico comienza con dolor periumbilical o en epigastrio que migra a la fosa ilíaca derecha, acompañado de anorexia, náuseas y vómitos. No obstante, las presentaciones atípicas son frecuentes, sobre todo en niños, ancianos y embarazadas.
En la exploración se valora la sensibilidad en la fosa ilíaca derecha, signos de rebote, defensa muscular y pruebas específicas (p. ej., signo de Blumberg, Rovsing, psoas). Los análisis muestran frecuentemente leucocitosis y elevación de PCR. La ecografía abdominal es útil en manos experas, especialmente en niños y embarazadas; la tomografía computarizada (TC) ofrece mayor sensibilidad y especificidad en adultos.
Tabla: pruebas diagnósticas y su utilidad
| Prueba | Utilidad | Ventajas | Limitaciones |
|---|---|---|---|
| Historia clínica y examen físico | Valor inicial esencial | Rápido, sin coste | Subjetivo; presentaciones atípicas pueden confundir |
| Hemograma y PCR | Indican inflamación | Fácil acceso | No específicos; normales en fases tempranas |
| Ecografía abdominal | Detecta apéndice distendido | Sin radiación; útil en niños/embarazadas | Operador-dependiente; dificultades en obesidad |
| Tomografía (TC) | Mejor precisión diagnóstica | Alta sensibilidad/especificidad | Radiación; disponibilidad variable |
| Resonancia magnética (RM) | Alternativa sin radiación | Útil en embarazadas si disponible | Costosa; acceso limitado |
Tratamiento: de la observación a la cirugía
El abordaje terapéutico de la apendicitis relacionada con obstrucción apendicular ha evolucionado. Tradicionalmente la apendicectomía urgente ha sido el tratamiento de elección para prevenir perforación. En los últimos años, sin embargo, los estudios han mostrado que algunos cuadros de apendicitis no complicada pueden responder a tratamiento antibiótico inicial, aunque con una tasa variable de recurrencia. La elección depende del estado del paciente, los hallazgos imagenológicos y la existencia de factores de riesgo o complicaciones.
Cuando hay evidencia de apendicitis complicada (perforación, absceso, peritonitis), la cirugía es generalmente necesaria. En muchos centros se prefiere la vía laparoscópica por menor dolor posoperatorio y recuperación más rápida, aunque la vía abierta sigue siendo válida en contextos determinados.
Opciones de tratamiento y consideraciones
- Antibióticos como tratamiento inicial: en apendicitis no complicada, algunos pacientes pueden ser manejados con antibióticos intravenosos seguidos de vía oral, con seguimiento estrecho. Esto puede evitar la cirugía inmediata en un porcentaje significativo, pero existe riesgo de recurrencia y necesidad de apendicectomía posterior.
- Cirugía inmediata (apendicectomía): indicada en presencia de signos de complicación, diagnóstico claro o en pacientes que no responden a tratamiento conservador. La laparoscopia permite inspeccionar la cavidad, drenar abscesos y remover el apéndice con menos trauma.
- Tratamiento de abscesos: en abscesos localizados puede optarse por drenaje percutáneo guiado por imagen y antibióticos, con apendicectomía diferida en semanas si es necesario.
- Cuidados posoperatorios: control del dolor, antibióticos según indicación, y vigilancia de complicaciones como infecciones de herida o íleo.
Tabla: comparación rápida entre manejo conservador y quirúrgico
| Aspecto | Manejo conservador (antibióticos) | Manejo quirúrgico (apendicectomía) |
|---|---|---|
| Invasividad | Baja | Alta (quirúrgica) |
| Recuperación inicial | Rápida si responde | Variable; más rápida con laparoscopia |
| Riesgo de recurrencia | Moderado a alto | Muy bajo |
| Necesidad de anestesia | No | Sí |
| Indicaciones típicas | Apendicitis no complicada, paciente estable | Apendicitis complicada; diagnóstico claro o fallo terapéutico |
Prevención y factores de riesgo
Si bien muchas causas de obstrucción apendicular no son totalmente prevenibles, hay medidas que pueden reducir el riesgo general de problemas intestinales que favorezcan la formación de fecalitos o episodios de hiperplasia linfoide. Entre los factores de riesgo reconocidos están la dieta baja en fibra, el estreñimiento crónico, algunas infecciones gastrointestinales y la ingestión de objetos extraños. La prevención incluye hábitos alimentarios saludables, hidratación adecuada y, cuando corresponda, tratamiento de parásitos intestinales en áreas endémicas.
Además, la educación sobre la revisión temprana ante dolor abdominal persistente y la mejora en el acceso a diagnóstico por imagen pueden disminuir la demora terapéutica y, por tanto, la probabilidad de complicaciones.
Lista de medidas preventivas prácticas
- Mantener dieta rica en fibra (frutas, verduras, cereales integrales) para evitar la formación de fecalitos.
- Hidratación adecuada para favorecer tránsito intestinal regular.
- Evitar la ingestión de objetos pequeños y enseñar a los niños a no ingerir semillas o partes de frutos que puedan causar obstrucción.
- Tratar infecciones intestinales y parásitos en tiempo y forma cuando el contexto epidemiológico lo requiera.
- Consultar pronto ante dolor abdominal persistente o progresivo, especialmente con náuseas y pérdida de apetito.
Casos especiales: niños, embarazadas y ancianos
Algunos grupos poblacionales presentan particularidades diagnósticas y terapéuticas. En niños la hiperplasia linfoide es causa más frecuente de obstrucción, y la presentación puede ser menos típica: el dolor puede ser difuso y los signos locales menos claros. Los niños también pueden presentar cuadros graves por demora en el diagnóstico.
En embarazadas, el desplazamiento abdominal por el útero puede alterar la localización del dolor y complicar la interpretación clínica. La ecografía y la resonancia magnética (cuando sea necesaria) son preferibles por evitar la radiación. El manejo quirúrgico no se contraindica durante el embarazo si está indicado, y la laparoscopia es segura en manos expertas.
En ancianos, la presentación puede ser atípica, con menor dolor pero mayor frecuencia de complicaciones y mayor mortalidad por comorbilidad asociada. Además, los tumores como causa de obstrucción son relativamente más frecuentes en edades avanzadas, por lo que el enfoque diagnóstico debe ser exhaustivo.
Investigación actual y tendencias futuras
La investigación en apendicitis y obstrucción apendicular avanza en varias direcciones: mejor definición de criterios para el tratamiento conservador, búsqueda de biomarcadores que diferencien apendicitis complicada de no complicada, y mejoras en técnicas de imagen que reduzcan errores diagnósticos. Estudios recientes analizan la eficacia y seguridad a largo plazo del manejo con antibióticos, mientras que otros exploran la utilidad de algoritmos combinando síntomas, marcadores inflamatorios e imagen para decidir el tratamiento más adecuado de forma personalizada.
También existe interés en comprender mejor la microbiota intestinal y su papel en la patogenia de la apendicitis. Si se identifican patrones microbianos asociados a mayor riesgo de complicación, podría abrirse la puerta a nuevas estrategias preventivas o terapéuticas.
Avances tecnológicos relevantes
- IA aplicada a la imagen: modelos que ayudan a interpretar ecografías y TC para detectar signos tempranos de obstrucción y complicación.
- Biomarcadores combinados (proteínas inflamatorias y perfiles celulares) que prometen mejorar la precisión diagnóstica.
- Técnicas mínimamente invasivas mejoradas, incluyendo abordajes laparoscópicos y percutáneos para drenaje de abscesos.
Consejos prácticos para pacientes y familias
Si sospecha apendicitis, acuda pronto a un servicio de urgencias. Evite tomar laxantes o antiinflamatorios sin supervisión médica, ya que pueden enmascarar síntomas o empeorar una perforación. Tome nota de la evolución del dolor: dónde comenzó, si migró, su intensidad y si se acompaña de fiebre, vómitos o falta de apetito. En niños y ancianos, cualquier cambio clínico inexplicado merece evaluación médica rápida. Si se indica tratamiento conservador, asegúrese de tener seguimiento médico estrecho y comprender las señales que requieren volver al hospital.
Preguntas frecuentes (FAQ)
¿Siempre que hay obstrucción hay apendicitis?
No necesariamente. Una obstrucción transitoria o parcial puede resolverse sin progresar a apendicitis franca, especialmente si la causa es reversible o el drenaje se restablece. No obstante, la obstrucción aumenta significativamente el riesgo de inflamación.
¿Puedo prevenir la formación de fecalitos?
Adoptar una dieta rica en fibra, mantener buena hidratación y tratar el estreñimiento crónico ayuda a reducir la formación de fecalitos. Sin embargo, no existe una prevención absoluta para todas las formas de obstrucción.
¿El apéndice puede curarse solo?
En algunos casos de apendicitis leve y no complicada, el tratamiento con antibióticos puede resolver el proceso sin cirugía. Sin embargo, existe riesgo de recurrencia y la decisión debe ser individualizada.
¿Qué tan urgente es una apendicectomía?
Si hay signos de apendicitis complicada (perforación, peritonitis, absceso) la intervención es urgente. En apendicitis no complicada, la cirugía se suele realizar de forma relativamente rápida, pero existe margen para una evaluación y planificación adecuada.
Resumen visual: señales de alarma
| Señal | Por qué alarma |
|---|---|
| Dolor que progresa rápidamente y se localiza en fosa ilíaca derecha | Sugiere apendicitis en evolución |
| Fiebre alta o escalofríos | Indicador de infección significativa |
| Vómitos persistentes y diarrea | Deshidratación y posible complicación |
| Signos de peritonitis (rigidez, rebote) | Probable perforación; urgencia quirúrgica |
Reflexión final antes de la conclusión
Entender la obstrucción apendicular es esencial para comprender por qué la apendicitis ocurre y cómo prevenir sus peores consecuencias. La medicina actual ofrece herramientas diagnósticas y terapéuticas que permiten personalizar el manejo, pero la clave sigue siendo la sospecha clínica temprana y el acceso adecuado a la evaluación. Pacientes informados y sistemas de salud ágiles reducen la morbilidad asociada y mejoran los resultados.
Conclusión
La obstrucción apendicular actúa como la chispa que enciende la mayoría de los cuadros de apendicitis: al bloquearse la luz del apéndice se inician cambios de presión, isquemia y proliferación bacteriana que desembocan en inflamación, con variantes que van desde procesos leves y manejables con antibióticos hasta cuadros complicados que requieren cirugía urgente; conocer las causas más frecuentes (fecalitos, hiperplasia linfoide, cuerpos extraños, tumores y parásitos), reconocer los signos de alarma, y elegir el tratamiento adecuado según la severidad y el contexto del paciente permite reducir complicaciones y optimizar resultados, por lo que la información, la rapidez en la evaluación y la colaboración entre profesionales y pacientes son fundamentales para abordar esta condición común pero potencialmente grave.