Hablar de un absceso appendicular puede sonar técnico y lejano, pero detrás de esas palabras hay situaciones clínicas que muchas personas han vivido de cerca o que pueden llegar a suceder a algún familiar. En este artículo quiero acompañarte paso a paso: explicar qué es un absceso asociado a la apendicitis, cómo sospecharlo, qué pruebas confirman el diagnóstico, cuáles son las opciones de tratamiento —con especial atención al drenaje percutáneo— y qué esperar en la recuperación. Lo haré con un lenguaje conversacional, intentando que cada concepto se entienda sin tecnicismos innecesarios, sin perder rigor, y siempre subrayando la importancia de la evaluación médica individualizada. Si buscas información para comprender mejor un episodio clínico, orientarte sobre opciones o preparar preguntas para tu médico, aquí encontrarás una guía práctica y útil.
Antes de entrar en detalle, una observación importante: la información que encontrarás en estas páginas no sustituye la consulta médica. Si tú o alguien cercano presenta dolor abdominal intenso, fiebre o signos de infección, es fundamental acudir a urgencias o consultar con un profesional de salud. Dicho esto, empecemos por lo básico: ¿qué es exactamente un absceso appendicular y por qué ocurre?
¿Qué es un absceso appendicular y por qué se forma?
Un absceso appendicular es una colección localizada de pus que se forma alrededor del apéndice cuando una apendicitis aguda no se resuelve de forma rápida y el proceso inflamatorio perfora la pared del apéndice o provoca una reacción severa del tejido circundante. Piensa en el apéndice como un pequeño tubo conectado al intestino; si se obstruye y se infecta, la presión y la infección pueden superar la barrera tisular y provocar una perforación. En muchos casos el organismo, por medio de la inflamación y la formación de adherencias, intenta «contener» la infección, generando una cavidad con material purulento: eso es el absceso.
La formación de un absceso suele ser una complicación de una apendicitis no tratada inmediatamente, o de un cuadro en el que la presentación clínica es atípica y se retrasa el diagnóstico. Factores como la anatomía del apéndice, la virulencia de las bacterias, la respuesta inmunitaria del paciente y la presencia de material obstructivo (como heces o un fecalito) influyen en la probabilidad de complicación.
Signos y síntomas que deben hacer sospechar un absceso appendicular
No siempre los síntomas son dramáticos: un absceso puede manifestarse con una combinación de signos locales y generales que evolucionan en días o semanas. Es esencial conocerlos para buscar atención médica a tiempo. Los síntomas más frecuentemente asociados incluyen dolor abdominal persistente (habitualmente en la región inferior derecha), fiebre continua o intermitente, malestar general, náuseas y pérdida de apetito. A veces se aprecia una masa palpable en el abdomen si el absceso es lo bastante grande y superficial.
Además, en adultos mayores o en pacientes con defensas bajas, las manifestaciones pueden ser menos típicas, con dolor difuso o síntomas atípicos. Por eso la sospecha clínica debe combinar la exploración física con pruebas complementarias para confirmar la presencia de una colección purulenta.
Lista de signos y síntomas clave
- Dolor abdominal persistente, usualmente en fosa ilíaca derecha.
- Fiebre y escalofríos.
- Náuseas y vómitos ocasionales.
- Pérdida del apetito y malestar general.
- Masa abdominal palpable en casos subagudos o crónicos.
- Elevación de marcadores inflamatorios en sangre (leucocitosis, PCR elevada).
- En algunos casos, diarrea o síntomas urinarios por proximidad de la colección.
Cómo se diagnostica un absceso appendicular: pasos y pruebas
El diagnóstico combina evaluación clínica, análisis de sangre y, sobre todo, técnicas de imagen. La clave es identificar la colección purulenta: su tamaño, ubicación exacta y relación con órganos vecinos. Esto determina si es posible un drenaje percutáneo guiado por imagen o si se requiere cirugía. Veamos los elementos principales del proceso diagnóstico.
Evaluación clínica y analítica
La primera evaluación incluye historia clínica y examen físico. En analítica sanguínea se suelen encontrar signos de inflamación: leucocitosis (aumento de glóbulos blancos) y elevación de la proteína C reactiva (PCR). Aunque estos datos no son específicos, refuerzan la sospecha clínica. En pacientes con absceso grande o sepsis, puede haber alteraciones hemodinámicas o alteraciones en pruebas de función orgánica.
Pruebas de imagen: ¿cuál elegir?
Las pruebas de imagen son indispensables para confirmar el absceso, y ayudan a planificar el tratamiento. A continuación se describen las principales modalidades y sus fortalezas:
| Modalidad | Ventajas | Limitaciones | Cuándo preferirla |
|---|---|---|---|
| Ecografía abdominal | Sin radiación, rápida, útil en manos expertas para guiar drenajes | Operador-dependiente, limitada por gas intestinal y obesidad | Primera opción en niños, embarazadas y como orientación inicial |
| TAC (tomografía computarizada) | Alta precisión anatómica, identifica tamaño/ubicación exacta y relaciones | Radiación, requiere contraste para mejor definición | Estándar para adultos; ideal para planificar drenaje percutáneo |
| Resonancia magnética (RM) | Sin radiación ionizante, buena para pelvis y pacientes seleccionados | Menos accesible, más costosa, duración mayor | Alternativa en embarazadas si ecografía insuficiente |
En la práctica, la TAC con contraste es la herramienta más habitual para confirmar un absceso appendicular en adultos, porque muestra con claridad la colección, su contenido y relaciones anatómicas, lo que es crítico para planificar el drenaje percutáneo guiado por imagen.
Opciones de tratamiento: principio general
El objetivo del tratamiento es controlar la infección, drenar la colección cuando sea necesario y, en su momento, resolver la causa subyacente. Las dos vías generales son el tratamiento conservador (antibióticos, observación y en muchos casos drenaje percutáneo) y el tratamiento quirúrgico (apendicectomía inmediata o diferida, drenaje quirúrgico). La decisión depende del tamaño del absceso, el estado clínico del paciente y la experiencia del equipo médico.
El manejo moderno tiende a evitar la cirugía inmediata en abscesos bien delimitados y no complicados, favoreciendo el drenaje percutáneo guiado por imagen y una apendicectomía programada en semanas posteriores (apendicectomía diferida o intervalo). Esta estrategia reduce el riesgo de complicaciones asociadas a la cirugía en un campo inflamatorio agudo.
Tratamiento inicial: reanimación y antibióticos
Todo paciente con absceso requiere estabilización inicial: líquidos intravenosos si hay deshidratación, control del dolor y administración de antibióticos de amplio espectro que cubran bacterias gramnegativas y anaerobias habituales del tracto intestinal. La elección del régimen antibiótico varía según protocolos locales, alergias y sensibilidad microbiológica, pero suele incluir combinaciones como un betalactámico con inhibidor de betalactamasa o una cefalosporina más metronidazol, o alternativas en caso de alergias.
Los antibióticos por sí solos pueden ser insuficientes cuando hay una colección significativa; la regla general es que las colecciones con tamaño relevante o con signos de cultivo sistémico deben drenarse porque los antibióticos tienen dificultad para penetrar en el material purulento encapsulado.
El drenaje percutáneo guiado: técnica, indicaciones y cuidados
Una de las intervenciones menos invasivas y muy eficaces es el drenaje percutáneo, realizado por radiólogos intervencionistas con guía de ecografía o TAC. Consiste en introducir una aguja a través de la piel hasta la colección, aspirar material para cultivo y dejar un catéter para drenaje continuo si procede. Esta técnica puede resolver la infección sin necesidad de una apendicectomía inmediata.
Indicaciones para drenaje percutáneo
- Abscesos con tamaño significativo (por ejemplo, mayores de 3-4 cm, aunque el umbral varía).
- Pacientes estables sin peritonitis generalizada ni sepsis grave.
- Localización accesible desde pared abdominal o pelvis que permita una vía segura de drenaje.
- Pacientes en quienes se desea evitar una laparotomía urgente por alto riesgo.
Pasos habituales de un drenaje percutáneo
- Evaluación imagenológica para planificar la trayectoria más segura.
- Antisepsia y anestesia local en el punto de entrada.
- Inserción de aguja bajo guía ecográfica o TAC, confirmación del contenido purulento.
- Aspiración y toma de muestras para cultivo microbiológico.
- Colocación de catéter de drenaje adecuado y conexión a bolsa de recolección.
- Control con imagen para verificar la posición y evaluar la evacuación de la colección.
Cuidados posteriores y seguimiento
Tras el drenaje, el catéter se maneja con cuidados locales, cambios de apósitos y registro del débito. Los antibióticos se mantienen y se ajustan según resultados de cultivos. Se hacen controles clínicos y de imagen para confirmar la resolución. La duración del drenaje y de la antibioterapia depende de la respuesta; en general, el catéter puede retirarse cuando el débito es escaso y la imagen muestra colapso de la cavidad.
Si la evolución es favorable, a las semanas se planifica la apendicectomía diferida (intervalo) para evitar recurrencia; en ciertos casos seleccionados y según valoración clínica, se puede optar por una conducta conservadora sin apendicectomía si el paciente está asintomático y el riesgo quirúrgico es elevado.
Comparación práctica: drenaje percutáneo vs drenaje quirúrgico
Elegir entre drenaje percutáneo (mínimamente invasivo) y drenaje quirúrgico (laparoscópico u abierto) depende del contexto clínico. Aquí tienes una comparación sencilla para entender ventajas y límites de cada alternativa.
| Aspecto | Drenaje percutáneo | Drenaje quirúrgico (laparoscópico u abierto) |
|---|---|---|
| Invasividad | Baja; solo punción y catéter | Alta en comparación; requiere anestesia general |
| Riesgo inmediato | Menor en pacientes estables; riesgo de lesiones viscerales si trayecto inadecuado | Riesgo de complicaciones quirúrgicas y de incisión, pero permite manejo directo |
| Control de la fuente | Buen control en abscesos localizados; no elimina necesariamente el apéndice | Permite resección del apéndice y lavado abdominal si es necesario |
| Recuperación | Más rápida; estancia hospitalaria menor | Recuperación más prolongada, dependiendo de la técnica |
| Indicaciones típicas | Abscesos bien delimitados, paciente estable | Peritonitis generalizada, fracaso del drenaje percutáneo, ubicación inaccesible |
La apendicectomía: inmediata o diferida
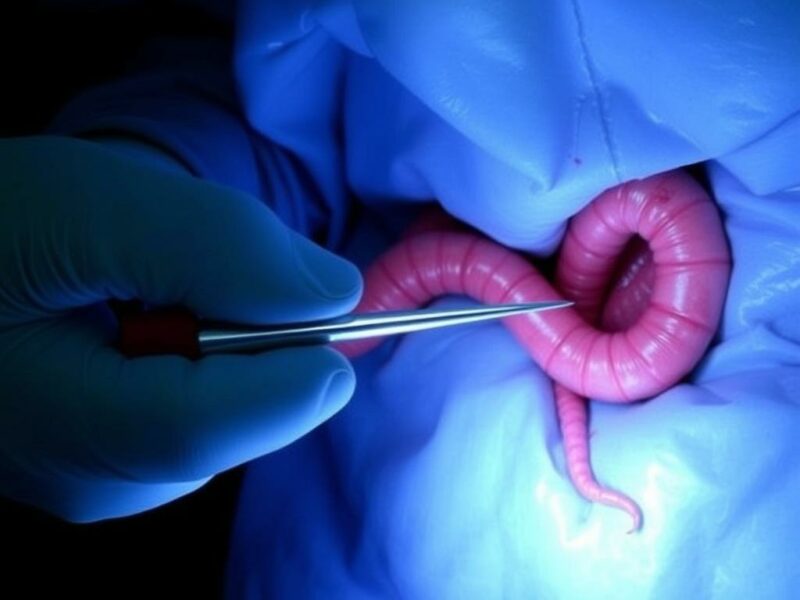
La apendicectomía, es decir, la extirpación del apéndice, puede realizarse en diferentes momentos según la situación: inmediata (en el mismo episodio agudo) o diferida (tras el control de la infección con drenaje y antibióticos). La tendencia actual en muchos centros es a realizar apendicectomía diferida cuando existe un absceso y el paciente responde al drenaje y a la antibioterapia. La apendicectomía inmediata en un campo inflamatorio puede ser técnicamente difícil y aumentar el riesgo de complicaciones, por eso se prefiere esperar cuando es posible.
Tras la resolución del absceso, la apendicectomía diferida suele programarse entre 6 y 12 semanas después, permitiendo que la inflamación baje y que las adherencias se estabilicen, lo que facilita la cirugía laparoscópica y reduce complicaciones.
Casos en que se prefiere cirugía inmediata
- Pacientes con peritonitis generalizada o inestabilidad hemodinámica.
- Fracaso del drenaje percutáneo o ausencia de accesibilidad para éste.
- Complicaciones añadidas como fístulas, obstrucción intestinal severa o sospecha de otra patología concurrente.
Complicaciones posibles y cómo prevenirlas
Cualquier proceso infeccioso puede complicarse; en el caso del absceso appendicular hay que vigilar varias posibilidades: sepsis, recurrencia del absceso, formación de fístulas, obstrucción intestinal por adherencias, y complicaciones relacionadas con el procedimiento de drenaje (hemorragia, lesión de víscera, infección de piel alrededor del catéter). La prevención pasa por diagnóstico y tratamiento precoz, elección adecuada de la técnica de drenaje, uso apropiado de antibióticos y seguimiento estrecho.
Si tras el drenaje el paciente no mejora clínicamente (persistencia de fiebre, dolor o marcadores inflamatorios elevados), se debe reevaluar con nueva imagen y considerar cambio de estrategia terapéutica. Los cultivos ayudan a ajustar la antibioterapia y a identificar gérmenes resistentes.
Pronóstico y recuperación: qué esperar
Con tratamiento apropiado, la mayoría de los pacientes mejora y se recupera sin secuelas a largo plazo. El drenaje percutáneo acorta la estancia hospitalaria y reduce la necesidad de cirugía urgente en muchos casos. La recuperación incluye alivio del dolor en días, normalización de los parámetros inflamatorios en una o dos semanas y curación completa con seguimiento. La apendicectomía diferida aporta seguridad al eliminar la fuente anatómica de la infección, disminuyendo el riesgo de recurrencias.
Factores que afectan el pronóstico incluyen edad, comorbilidades (diabetes, inmunosupresión), tamaño del absceso y tiempo transcurrido desde el inicio de los síntomas. En pacientes frágiles o en aquellos con sepsis avanzada, el riesgo es mayor y la vigilancia debe ser intensiva.
Tabla de tiempos orientativos en la evolución
| Fase | Actividad esperada | Plazo aproximado |
|---|---|---|
| Diagnóstico y estabilización | Analítica, imagen, inicio de antibióticos | Horas |
| Drenaje percutáneo | Procedimiento y comienzo de evacuación | En el mismo día o día siguiente |
| Respuesta clínica y control | Fiebre y dolor ceden; marcadores descienden | Días a semanas |
| Apendicectomía diferida (si procede) | Cirugía programada tras resolución | 6–12 semanas |
Preguntas frecuentes que suelen surgir
A continuación respondo de forma clara a algunas dudas comunes que suelen aparecer cuando se conversa sobre abscesos appendiculares.
¿Se puede curar un absceso solo con antibióticos?
En colecciones pequeñas y en pacientes seleccionados, los antibióticos pueden ser suficientes, pero cuando existe una cavidad purulenta significativa es habitual que los antibióticos no alcancen bien el interior y por ello el drenaje resulta necesario para una cura definitiva. La decisión la debe tomar el equipo clínico según la imagen y la evolución clínica.
¿El drenaje percutáneo duele mucho?
El procedimiento se realiza con anestesia local y sedación si es necesario; puede haber molestias durante la maniobra, pero en general el dolor es manejable con analgesia y suele mejorar rápidamente una vez evacuado el material purulento.
¿Queda una cicatriz o marca tras el drenaje?
El drenaje percutáneo deja solo una pequeña entrada cutánea que suele cicatrizar bien. La cirugía abierta, en cambio, deja una cicatriz mayor. La apendicectomía laparoscópica también deja cicatrices pequeñas.
Recomendaciones prácticas para pacientes y familiares
Si estás en la situación de acompañar a alguien con sospecha o diagnóstico de absceso appendicular, hay algunas recomendaciones prácticas: mantén una comunicación fluida con el equipo médico, toma nota de los signos de alarma (aumento del dolor, fiebre persistente, empeoramiento general), sigue las indicaciones respecto a antibióticos y cuidados locales si hay un catéter de drenaje, y planifica controles de imagen y citas para la cirugía diferida si está indicada.
Además, es útil tener en cuenta la importancia del control de comorbilidades (diabetes, tabaquismo) que pueden influir en la recuperación, y fomentar medidas generales de apoyo nutricional y control del dolor durante la convalecencia.
Casos especiales: niños, embarazadas y pacientes inmunodeprimidos
En pediatría y en embarazadas se prefieren técnicas que minimicen riesgo y radiación: la ecografía es la primera línea diagnóstica y el drenaje guiado por ecografía puede ser viable. En embarazadas la RM es alternativa si la ecografía es insuficiente. En pacientes inmunodeprimidos el riesgo de progresión y complicaciones es mayor: se requiere vigilancia estrecha y, con frecuencia, manejo más agresivo.
Lista de consideraciones especiales
- Niños: preferir ecografía, cuidado en dosis de antibióticos y monitoreo.
- Embarazadas: evitar radiación innecesaria; ecografía y RM según necesidad.
- Inmunodeprimidos: baja tolerancia a la infección; considerar drenaje y antibioterapia temprana.
Una mirada al futuro: avances y prácticas emergentes
La medicina intervencionista y la optimización de protocolos antimicrobianos siguen aportando mejoras. Técnicas de imagen más precisas, drenajes con materiales mejor adaptados y protocolos de manejo ambulatorio están cambiando la forma en que se abordan estas complicaciones. Además, la telemedicina facilita el seguimiento postalta y la coordinación para cirugía diferida, reduciendo tiempos de espera y mejorando adherencia al seguimiento.
La investigación en microbiología local y resistencia antibiótica también está guiando ajustes en regímenes empíricos, lo que puede mejorar la tasa de éxito del tratamiento no quirúrgico.
Recursos y preguntas para plantear al equipo médico
Cuando estés ante un diagnóstico de absceso appendicular, conviene llevar una lista de preguntas para discutir con el cirujano o radiólogo intervencionista. Algunas preguntas útiles son: ¿Cuál es el tamaño y la localización exacta del absceso? ¿Es accesible para drenaje percutáneo? ¿Qué riesgo tiene la cirugía inmediata en mi caso? ¿Cuánto tiempo se mantendrá el catéter y qué cuidados requiere? ¿Se hará apendicectomía diferida y cuándo? ¿Qué efectos secundarios o complicaciones debo vigilar?
Tomar notas y, si es posible, pedir una copia del informe de imagen ayuda a comprender mejor el plan terapéutico y a tomar decisiones informadas.
Resumen práctico: pasos desde la sospecha hasta la resolución
- Sospecha clínica: dolor persistente, fiebre, signos inflamatorios.
- Evaluación: analítica y pruebas de imagen (ecografía/TAC/RM).
- Tratamiento inicial: estabilización, analgésicos y antibióticos intravenosos.
- Si hay colección significativa y paciente estable: drenaje percutáneo guiado por imagen + antibioterapia.
- Seguimiento: controles clínicos y de imagen, ajuste por cultivos.
- Planificación de apendicectomía diferida si procede, generalmente a las 6–12 semanas.
- Si hay sepsis, peritonitis o fracaso del drenaje: cirugía urgente.
Consideraciones legales y éticas
Como en cualquier manejo médico, es crucial el consentimiento informado antes de realizar un drenaje o cirugía. El paciente o sus representantes deben ser informados sobre riesgos, beneficios y alternativas. En situaciones de urgencia donde el paciente no puede consentir, las decisiones se toman según protocolos y, cuando es posible, con acuerdo de familiares. La comunicación clara y documentada mejora la relación médico-paciente y reduce incertidumbres.
Lecturas y fuentes recomendadas
Si deseas profundizar, busca guías clínicas actuales sobre manejo de la apendicitis complicada, protocolos de radiología intervencionista y revisiones sistemáticas sobre drenaje percutáneo vs cirugía. Revisar literatura actualizada te ayudará a entender las variaciones en práctica según entornos locales y recursos disponibles.
Conclusión
El absceso appendicular es una complicación seria pero tratable de la apendicitis aguda; su manejo moderno favorece la estabilidad del paciente, el empleo de antibióticos adecuados y, siempre que sea posible, el drenaje percutáneo guiado por imagen como alternativa menos invasiva a la cirugía urgente, con una apendicectomía diferida planificada en muchos casos. La clave está en el diagnóstico precoz mediante imagen, la decisión individualizada entre drenaje y cirugía según el estado clínico y la ubicación de la colección, y un seguimiento estrecho para asegurar la resolución completa y evitar recurrencias. Ante cualquier sospecha de esta patología, busca atención médica inmediata para recibir la evaluación y el tratamiento más apropiados a tu situación.