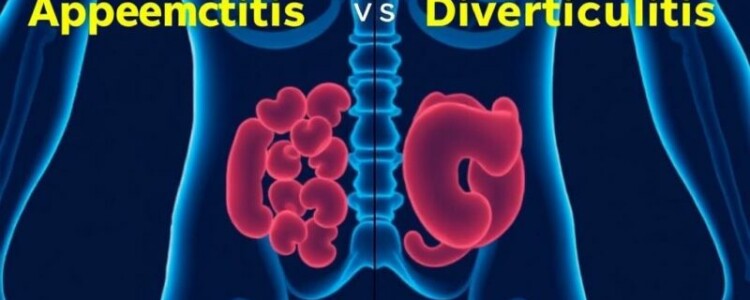
Si alguna vez has sentido un dolor agudo en el abdomen o conoces a alguien que ha pasado por una emergencia quirúrgica, es probable que hayas escuchado nombres como apendicitis y diverticulitis. A primera vista pueden sonar parecidos, y ambos involucran inflamación en el área abdominal, pero en realidad son condiciones diferentes, con causas, síntomas y manejos distintos. En este artículo te voy a acompañar paso a paso para entender de forma clara, práctica y sin tecnicismos innecesarios qué distingue a una de la otra, cuándo hay que alarmarse, qué preguntas hacerle al médico y cómo puedes reducir el riesgo en el día a día. Te prometo que saldrás con menos dudas y con herramientas para reconocer señales de alarma, ya sea para ti o para un ser querido.
Vamos a desmenuzar estos conceptos con ejemplos sencillos, comparaciones directas y una tabla que te ayudará a retener lo esencial. También hablaremos de las opciones de tratamiento actuales, desde las más conservadoras hasta las quirúrgicas, y verás por qué en algunos casos la decisión se toma en cuestión de horas. Este texto está pensado tanto para quien no tiene formación médica como para quien quiere profundizar un poco más sin perder la claridad. Empecemos por lo básico.
¿Qué es la apendicitis?
La apendicitis es la inflamación del apéndice, una pequeña estructura en forma de tubo adherida al intestino grueso, específicamente al ciego. Aunque no se conoce con certeza para qué sirve el apéndice en los adultos modernos, su inflamación puede provocar un cuadro clínico que requiere atención médica urgente. La apendicitis suele presentarse con dolor abdominal que evoluciona en pocas horas o días y puede complicarse rápidamente si el apéndice se perfora, provocando una infección generalizada en el abdomen llamada peritonitis.
En términos prácticos, imagina que el apéndice se tapa por alguna razón —puede ser una fecalita (una pequeña piedra fecal), inflamación por infección o incluso tejido linfoide aumentado— y ese bloqueo impide la salida de secreciones. La presión aumenta, la sangre ya no puede llegar bien y las bacterias que normalmente viven en el intestino empiezan a multiplicarse en ese saco cerrado, desencadenando inflamación severa y dolor intenso. Por eso la apendicitis se considera una emergencia quirúrgica común.
La apendicitis puede afectar a personas de todas las edades, aunque es más frecuente entre adolescentes y adultos jóvenes. En muchos hospitales, es una de las causas más habituales de cirugía abdominal de urgencia. El tratamiento clásico ha sido la apendicectomía, es decir, la extracción del apéndice, a menudo por vía laparoscópica, aunque en años recientes algunos casos seleccionados se manejan con antibióticos como primera línea, dependiendo de la situación clínica y de los hallazgos en imagen.
¿Qué es la diverticulitis?
La diverticulitis es la inflamación o infección de los divertículos, que son pequeñas bolsas o sacos que se forman en la pared del colon, especialmente en el segmento llamado colon sigmoide. Estas bolsas aparecen con mayor frecuencia a medida que envejecemos y están asociadas con factores como la dieta baja en fibra, el estreñimiento crónico y cambios en la estructura de la pared intestinal. No todas las personas con divertículos desarrollan diverticulitis; a esto se le conoce como diverticulosis —la simple presencia de divertículos sin inflamación— y muchas personas viven con diverticulosis sin síntomas.
Cuando uno o varios divertículos se inflaman o infectan, aparece la diverticulitis. El cuadro puede variar desde una inflamación leve que responde a tratamiento ambulatorio con antibióticos y dieta, hasta formas complicadas con abscesos, perforación, fístulas o peritonitis, que requieren manejo hospitalario y, en muchos casos, cirugía. La diverticulitis es más frecuente en adultos mayores, aunque su incidencia ha aumentado en personas más jóvenes en las últimas décadas, probablemente por cambios en la dieta y el estilo de vida.
La ubicación del dolor suele ser diferente: mientras que la apendicitis típicamente se siente en la parte inferior derecha del abdomen, la diverticulitis se localiza más frecuentemente en la parte inferior izquierda, aunque no es una regla absoluta. Además, la historia previa de episodios similares, hábitos intestinales y factores de riesgo como la obesidad o el consumo bajo de fibra ayudan a orientar al médico hacia la sospecha de diverticulitis.
Causas y factores de riesgo: por qué ocurre cada una
Entender qué provoca cada condición ayuda a ver por qué sus presentaciones difieren y por qué se sueñan diferentes poblaciones. En la apendicitis, la causa más común es la obstrucción de la luz del apéndice. Esa obstrucción puede deberse a una pequeña molécula de materia fecal compactada (fecalito), a hiperplasia del tejido linfoide (especialmente en niños y jóvenes después de infecciones), o más raramente a tumores. La obstrucción genera un ambiente cerrado donde las bacterias se multiplican y disparan la respuesta inflamatoria.
En la diverticulitis, la formación de divertículos (diverticulosis) obedece a una combinación de factores: envejecimiento, aumento de la presión intraluminal por esfuerzo defecatorio crónico y una dieta baja en fibra que produce heces más duras. Esos divertículos son esencialmente hernias de la mucosa y submucosa a través de la capa muscular del colon. Si se obstruyen por materia fecal o se lesionan y se infectan por bacterias intestinales, se produce la diverticulitis.
Factores de riesgo comunes y específicos:
- Para apendicitis: adolescencia y adultez joven, episodios previos no significativos, infecciones intestinales, obstrucción por fecalitos.
- Para diverticulitis: edad avanzada, dieta baja en fibra, estreñimiento crónico, obesidad, tabaquismo y uso prolongado de antiinflamatorios no esteroideos (AINE).
Ambas condiciones comparten el vínculo con bacterias intestinales y pueden desencadenar infección y perforación, pero la población afectada y la fisiopatología de base varían.
Síntomas: cómo distinguir por la forma en que duele y se manifiesta
Cuando hablamos de dolor abdominal, la ubicación y la evolución temporal son esenciales. La apendicitis clásica comienza con un dolor vago alrededor del ombligo, que luego migra y se localiza en la parte inferior derecha del abdomen (fosa ilíaca derecha). El dolor suele intensificarse en pocas horas, se acompaña de náuseas, vómitos, pérdida de apetito y fiebre ligera. A la exploración, los médicos buscan signos como el dolor a la palpación en el punto de McBurney o el rebote positivo que sugiere irritación peritoneal. En niños y embarazadas la presentación puede ser atípica, lo que complica el diagnóstico.
La diverticulitis, por su parte, suele presentarse con dolor en la parte inferior izquierda del abdomen, fiebre, cambios en el hábito intestinal (estreñimiento o diarrea), y a veces náuseas. En casos complicados puede haber fiebre alta, masa palpable por un absceso, o signos de peritonitis si se produce perforación. A diferencia de la apendicitis, la historia de episodios previos de dolor similar o la presencia conocida de divertículos en colonoscopia previa aumentan la probabilidad de diverticulitis.
Lista de síntomas comparativos:
- Síntomas frecuentes en apendicitis: dolor migratorio ombligo → fosa ilíaca derecha, náuseas, vómitos, anorexia, fiebre leve.
- Síntomas frecuentes en diverticulitis: dolor en fosa ilíaca izquierda, fiebre, cambios en evacuaciones, posible masa abdominal por absceso.
- Signos de alarma para ambas: dolor abdominal intenso y repentino, fiebre elevada, vómitos persistentes, distensión abdominal, sangrado digestivo o shock —requieren atención médica inmediata.
Recuerda: las presentaciones atípicas existen, y sólo un profesional con examen físico y pruebas complementarias puede confirmar el diagnóstico.
Diagnóstico: pruebas que aclaran la duda
El diagnóstico inicial se basa en la historia clínica y el examen físico. El médico valorará la ubicación del dolor, la evolución temporal, la presencia de fiebre y otros síntomas acompañantes. Sin embargo, estas dos patologías pueden compartir signos y por eso las pruebas complementarias son fundamentales.
Pruebas comunes:
- Analítica de sangre: busca leucocitosis (aumento de glóbulos blancos) y marcadores de inflamación como la proteína C reactiva. Ambos pueden elevarse en apendicitis y diverticulitis, pero no son específicos.
- Ecografía abdominal: muy útil en apendicitis en niños y mujeres jóvenes, y en detectar colecciones o abscesos. Depende del técnico y del habitus del paciente.
- Tomografía computarizada (TC) abdominal: la prueba de elección para distinguir entre apendicitis y diverticulitis en adultos. La TC con contraste muestra el apéndice inflamado, engrosamiento del colon, divertículos, presencia de abscesos o perforación.
- En casos no claros, la resonancia magnética puede ser alternativa en embarazadas o cuando se quiera evitar radiación.
- Colonoscopia: no se realiza durante un episodio agudo por riesgo de perforación; se programa después de la resolución para evaluar el colon y descartar otras enfermedades, especialmente en pacientes con diverticulitis.
La precisión diagnóstica ha mejorado mucho con la TC, lo que permite decidir si un paciente requiere cirugía inmediata, tratamiento conservador con antibióticos o manejo ambulatorio.
Tratamientos: desde reposo y antibióticos hasta cirugía urgente
El abordaje terapéutico para apendicitis y diverticulitis comparte algunos elementos (antibióticos cuando hay infección), pero difiere en frecuencia y urgencia de la cirugía. Veamos por separado.
Tratamiento de la apendicitis:
- Apendicectomía: en la mayoría de los casos, la extracción del apéndice es el tratamiento definitivo. Hoy en día la vía laparoscópica es la preferida por menor dolor postoperatorio y recuperación más rápida.
- Antibióticos: en episodios muy seleccionados de apendicitis no complicada (sin absceso ni perforación), algunos estudios han mostrado que el tratamiento con antibióticos puede ser efectivo a corto plazo. Sin embargo, existe riesgo de recurrencia y la decisión depende del equipo médico y las condiciones del paciente.
- En casos complicados con absceso o perforación: puede requerirse drenaje percutáneo de abscesos y cirugía diferida o inmediata según la situación.
Tratamiento de la diverticulitis:
- Diverticulitis no complicada: manejo conservador con antibióticos (según pauta local), reposo intestinal (a veces dieta líquida temporal) y analgesia. Muchos pacientes responden de forma ambulatoria.
- Diverticulitis complicada (absceso, perforación, fístula, obstrucción): ingreso hospitalario, antibióticos intravenosos, drenaje percutáneo de abscesos si procede y cirugía si hay perforación generalizada o falla del tratamiento conservador.
- Cirugía electiva: en pacientes con episodios recurrentes severos, puede recomendarse la resección del segmento afectado (colectomía segmentaria) para prevenir complicaciones futuras.
Ambas enfermedades requieren seguimiento y valoración individualizada. La edad, comorbilidades, hallazgos en imagen y respuesta al tratamiento inicial guían la conducta.
Complicaciones: por qué no conviene ignorar el dolor abdominal
La principal complicación común a ambas condiciones es la perforación y la peritonitis, una inflamación generalizada del revestimiento del abdomen que puede poner en riesgo la vida si no se trata rápidamente. Además, cada enfermedad tiene complicaciones más específicas.
Complicaciones de la apendicitis:
- Perforación del apéndice con peritonitis generalizada.
- Formación de abscesos intraabdominales.
- Apendicitis crónica o plastrón apendicular (masa inflamada que puede ser drenada o tratada inicialmente con antibióticos).
Complicaciones de la diverticulitis:
- Absceso pericólico o intrabdominal.
- Perforación con peritonitis.
- Fístulas (por ejemplo, entre colon y vejiga), obstrucción intestinal y sangrado.
En ambos casos, la detección temprana reduce la posibilidad de complicaciones graves y acorta el tiempo de recuperación.
Prevención y cambios en el estilo de vida
No siempre es posible prevenir una apendicitis, ya que su inicio puede ser repentino y por causas que no se controlan fácilmente. Sin embargo, en diverticulitis sí existen medidas que pueden disminuir la probabilidad de desarrollar divertículos o complicaciones si ya existen.
Consejos generales para reducir el riesgo de diverticulitis:
- Aumentar la ingesta de fibra (frutas, verduras, cereales integrales) para ablandar las heces y reducir la presión en el colon.
- Mantener buena hidratación para facilitar el tránsito intestinal.
- Evitar el sedentarismo y mantener ejercicio regular.
- Controlar el peso corporal.
- Evitar el tabaquismo y el uso prolongado de ciertos AINEs si no son estrictamente necesarios.
Aunque no hay una fórmula infalible para prevenir la apendicitis, llevar una vida saludable y acudir al médico ante síntomas persistentes ayuda a reducir riesgos y a lograr un diagnóstico precoz cuando es necesario.
Tabla comparativa: apendicitis vs diverticulitis
| Característica | Apendicitis | Diverticulitis |
|---|---|---|
| Órgano afectado | Apéndice (apéndice vermiforme) | Colon (comúnmente el colon sigmoide) |
| Población más afectada | Adolescentes y adultos jóvenes | Adultos mayores, pero también adultos jóvenes |
| Ubicación típica del dolor | Fosa ilíaca derecha (puede iniciar periumbilical) | Fosa ilíaca izquierda |
| Presentación clínica | Inicio rápido, náuseas, vómitos, anorexia | Dolor localizado, fiebre, cambios en el hábito intestinal |
| Diagnóstico de imagen preferido | Ecografía (en jóvenes) o TC abdominal | TC abdominal con contraste |
| Tratamiento más habitual | Apendicectomía (o antibióticos en casos seleccionados) | Antibióticos y manejo conservador; cirugía si complicado o recurrente |
| Complicaciones principales | Perforación, absceso, peritonitis | Absceso, perforación, fístula, obstrucción |
Listas útiles: señales de alarma y preguntas que hacer al médico
Si sientes dolor abdominal, estas listas te ayudarán a priorizar la urgencia y a comunicar mejor tus síntomas al equipo médico.
Señales de alarma que requieren atención inmediata:
- Dolor abdominal intenso y continuo que aumenta rápidamente.
- Fiebre alta o escalofríos junto con dolor abdominal.
- Vómitos persistentes o incapacidad para retener líquidos.
- Distensión abdominal significativa o sensación de abdomen duro.
- Sangrado rectal abundante o signos de shock (mareo, sudor frío, presión arterial baja).
Preguntas clave para hacer en urgencias:
- ¿Qué pruebas necesitan hacer para confirmar el diagnóstico?
- ¿Es necesario ingreso o puedo ser tratado ambulatoriamente?
- ¿Cuál es el riesgo de que necesite cirugía ahora o en el futuro?
- ¿Qué signos deben hacerme volver a urgencias si me dan el alta?
- Si me recomiendan antibióticos, ¿qué seguimiento debo tener y cuándo se consideraría cirugía?
Casos especiales: niños, ancianos y embarazadas
En niños y adolescentes la apendicitis es frecuente y puede progresar rápidamente a perforación si el diagnóstico se retrasa; los síntomas pueden ser menos típicos y los vómitos iniciales y la fiebre son comunes. En embarazadas la ubicación del apéndice puede cambiar por el desplazamiento del útero, lo que complica la identificación del punto doloroso. La imagen por ecografía o resonancia, y la valoración obstétrica, son claves.
En ancianos la diverticulitis es más común y la presentación puede ser más inespecífica: menos fiebre, dolor menos localizado y síntomas más atípicos. Los ancianos también tienen mayor riesgo de complicaciones y una recuperación más lenta, por lo que se requiere una evaluación más cuidadosa y un umbral más bajo para la hospitalización y el manejo intensivo.
En todos estos grupos especiales, la comunicación con el equipo de salud y la consideración de la historia clínica completa hacen la diferencia entre un manejo exitoso y complicaciones evitables.
Preguntas frecuentes (FAQ)
¿Se pueden confundir estas dos enfermedades? Sí, porque ambas causan dolor abdominal e inflamación. La ubicación del dolor y las pruebas de imagen ayudan a distinguirlas.
¿Siempre se necesita cirugía para la apendicitis? No siempre; en casos seleccionados y controlados algunos pacientes pueden tratarse con antibióticos, pero la cirugía sigue siendo el tratamiento más definitivo en muchos centros.
Si tengo diverticulosis, ¿siempre tendré diverticulitis algún día? No necesariamente. Muchas personas con diverticulosis nunca desarrollan diverticulitis si mantienen hábitos saludables.
¿La dieta alta en fibra previene la apendicitis? No hay evidencia clara de que la fibra prevenga la apendicitis, pero sí ayuda a prevenir la diverticulosis y puede disminuir la probabilidad de complicaciones en el colon.
Historias reales para entender mejor
Imagina a Martina, una joven de 22 años que siente un dolor alrededor del ombligo que en pocas horas se localiza en el lado derecho y se acompaña de náuseas: el diagnóstico más probable es apendicitis; su rapidez para acudir a urgencias y la confirmación por ecografía le permitieron ser operada por laparoscopia y regresar a sus actividades relativamente pronto. Por otro lado, piensa en Carlos, de 68 años, con antecedentes de estreñimiento y episodios leves de dolor en el lado izquierdo: tras un episodio con fiebre y dolor intenso, la TC mostró diverticulitis con un pequeño absceso; el equipo optó por drenaje percutáneo y antibióticos, y más adelante programaron una evaluación para decidir si era necesaria cirugía electiva. Ambas historias muestran cómo la edad, los antecedentes y las imágenes guían la decisión clínica.
Conclusión
La apendicitis y la diverticulitis son dos entidades que comparten la inflamación abdominal y riesgo infeccioso, pero difieren en el órgano afectado, la población más afectada, la presentación clínica típica y el manejo. La apendicitis suele afectar a jóvenes, presenta dolor que migra a la fosa ilíaca derecha y con frecuencia requiere apendicectomía, mientras que la diverticulitis es más común en adultos mayores, con dolor en la fosa ilíaca izquierda y un manejo que puede ser conservador o quirúrgico según la gravedad. Ante cualquier dolor abdominal intenso o signos de alarma, la evaluación médica urgente y las pruebas de imagen, especialmente la tomografía computada, son fundamentales para diferenciar ambas condiciones y evitar complicaciones graves; además, adoptar hábitos de vida saludables, como una dieta rica en fibra y actividad física, ayuda a prevenir problemas relacionados con el colon y mejora el pronóstico a largo plazo.