El informe anatomopatológico del apéndice puede parecer, a primera vista, un documento técnico cargado de términos latinos y siglas médicas que intimidan al paciente y a veces incluso al propio clínico. Sin embargo, detrás de ese lenguaje hay una historia clínica que se revela con precisión: por qué apareció el dolor, si fue una simple apendicitis aguda o un proceso más insidioso, y qué pasos seguir después de la cirugía. En este artículo conversacional vamos a recorrer, con calma y detalle, qué significa cada hallazgo que puede aparecer en un informe anatomopatológico del apéndice, cómo interpretar los términos más comunes y qué implicaciones tienen para el tratamiento y el seguimiento. Te invito a leer como si estuviéramos conversando en la sala de espera: sin prisas, con ejemplos claros y con la seguridad de que al final sabrás interpretar mejor ese informe médico que tanto te preocupa.
Es fácil confundirse: términos como «apendicitis supurada», «mucocele», «tumor neuroendocrino», «neoplasia mucinosa» o «granuloma» aparecen en un papel que, muchas veces, llega a la casa sin explicaciones. Pero cada uno de esos diagnósticos tiene una lógica anatómica y clínica que se puede entender. A lo largo de este texto iremos desgranando cada hallazgo, relacionándolo con la presentación clínica habitual, con la conducta quirúrgica y con las recomendaciones de seguimiento. Además, incluiré tablas y listas para que puedas consultar rápidamente lo esencial y tomar decisiones informadas junto con tu médico. No se trata de sustituir el criterio profesional, sino de brindarte las herramientas para preguntar lo correcto y entender la respuesta.
Recuerda que el examen anatomopatológico no es solo un trámite burocrático postoperatorio; es una pieza clave para el manejo integral del paciente. En ocasiones confirma lo que el cirujano vio al abrir el abdomen, y en otras descubre sorpresas que cambian el pronóstico y el plan terapéutico. Empecemos por lo básico: en qué consiste exactamente este examen y cómo se realiza para que sus resultados sean confiables y útiles.
¿Qué es el examen anatomopatológico del apéndice y por qué es importante?
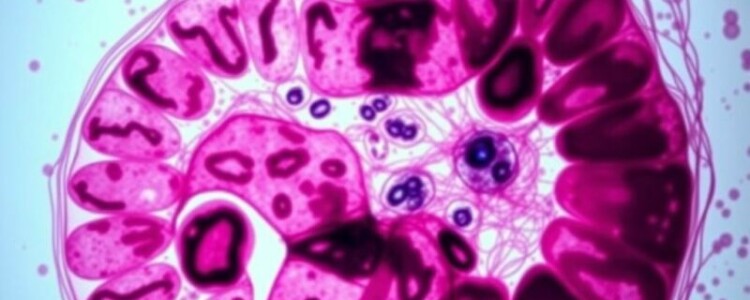
El examen anatomopatológico del apéndice es el estudio microscópico y macroscópico del tejido extraído durante la apendicectomía. Incluye la inspección visual de la pieza quirúrgica, su medición, la descripción de las características externas (por ejemplo, si el apéndice está perforado o gangrenoso) y el estudio histológico de secciones teñidas que permiten ver las células, los patrones inflamatorios y la presencia de microorganismos o neoplasias. Este proceso transforma un trozo de tejido en un diagnóstico preciso que orienta el manejo posterior.
¿Por qué es importante? Porque confirma la causa del dolor abdominal, permite identificar complicaciones (como perforación o gangrena) y detecta lesiones menos esperadas pero críticas, como tumores carcinoides o neoplasias mucinosas, que pueden requerir estudios complementarios, resección más amplia o seguimiento oncológico. Además, en casos de enfermedad sistémica (por ejemplo, tuberculosis, enfermedad inflamatoria intestinal o linfoma) el apéndice puede ser la primera o única muestra representativa que posibilite un diagnóstico definitivo.
El valor del informe no es solo diagnóstico: también es pronóstico. Algunos hallazgos obligan a vigilancia estrecha, otros a estudios de extensión y algunos sencillamente consolidan que la cirugía realizada fue curativa. Por eso, conocer el alcance del examen y cómo interpretar sus secciones principales (macroscópica, microscópica, inmunohistoquímica y, si procede, estudios moleculares) es fundamental para pacientes y profesionales.
Lectura rápida: partes de un informe anatomopatológico y qué esperar
Un informe anatomopatológico típico está estructurado en varias secciones: datos clínicos, descripción macroscópica, técnica, hallazgos microscópicos, diagnóstico anatomopatológico y, cuando es necesario, recomendaciones para estudios complementarios. Conocer qué contiene cada apartado facilita su lectura y evita malentendidos. A continuación explico cada una de estas secciones y qué preguntas formular si algo no queda claro.
La sección de datos clínicos incluye la edad del paciente, el motivo de la cirugía y hallazgos operatorios importantes (por ejemplo, presencia de absceso o de líquido peritoneal). La descripción macroscópica es la primera información directa: si el apéndice estaba dilatado, si había material mucoide en su luz, si estaba perforado y dónde, o si tenía un nódulo palpable. La parte microscópica detalla el tipo de inflamación, si hay necrosis, si las células tumorales son de un tipo específico y qué bordes quirúrgicos están comprometidos. Finalmente, el diagnóstico y las recomendaciones cierran el informe indicando el significado clínico de los hallazgos.
Si al leer tu informe encuentras palabras como «marge negativo», «tumoración límite», «infiltración de la grasa periappendicular» o «extensión transmural», son términos con implicaciones distintas y conviene preguntar al patólogo o al cirujano cuál es la recomendación concreta en tu caso. Más adelante veremos cada uno de estos términos en detalle.
Principales hallazgos y su significado clínico
Cada apéndice extirpado puede mostrar un abanico amplio de hallazgos, desde un apéndice normal hasta tumores raros. A continuación desarrollo, con varios subapartados, los diagnósticos más frecuentes y cómo se traducen en decisiones clínicas.
Apendicitis aguda simple
La apendicitis aguda simple se caracteriza por inflamación de la mucosa y submucosa con infiltrado de neutrófilos, y a veces moderada hiperplasia linfática. Microscopicamente se observa erosión mucosa y células inflamatorias en la luz. Es el hallazgo clásico que confirma la sospecha clínica de apendicitis y generalmente indica que la apendicectomía fue el tratamiento adecuado. Clínicamente, la recuperación suele ser rápida y no requiere tratamientos adicionales aparte de antibióticos si hubo infección localizada.
En el informe puede aparecer descrito como «inflamación aguda de la pared apendicular sin complicaciones», «infiltrado neutrofílico transmural» o «apendicitis aguda no complicada». Estas palabras tranquilizan porque implican bajo riesgo de enfermedad residual. Es importante, no obstante, valorar si hay signos de perforación, porque eso cambia el manejo postoperatorio.
Apendicitis supurada, gangrenosa o perforada
Cuando la inflamación progresa, puede presentarse supuración, gangrena o perforación. Microscopicamente se observa necrosis de la pared, neutrófilos abundantes, a veces burbujas de gas y, en casos de perforación, material purulento fuera del apéndice. Un informe que describa «gangrena» o «perforación» implica mayor riesgo de complicaciones infecciosas y puede motivar tratamiento con antibióticos prolongados, drenaje o controles más estrechos.
La presencia de perforación o absceso también puede llevar a recomendaciones como cultivo microbiológico o tratamiento dirigido si se aislan bacterias resistentes. Desde el punto de vista pronóstico, estos pacientes suelen necesitar un seguimiento clínico más cercano, y en algunos casos estudios de imagen para comprobar que no hay collection residual.
Hiperplasia linfoide
La hiperplasia linfoide es un hallazgo común, especialmente en niños y jóvenes. Se caracteriza por crecimiento de folículos linfoides en la submucosa y puede estar asociado con infecciones virales o bacterianas. Clínicamente, la hiperplasia linfoide puede obstruir la luz apendicular y desencadenar apendicitis secundaria.
Cuando el informe menciona «hiperplasia linfoide folicular», generalmente no implica más acciones aparte de la clínica habitual, salvo que haya sospechas de trastornos del sistema inmunitario o linfoproliferativos, en cuyo caso se podrían solicitar pruebas adicionales.
Mucocele apendicular y neoplasias mucinosas
El mucocele es la dilatación del apéndice por acumulación de mucina en su lumen. Macroscópicamente puede verse un apéndice dilatado y translúcido; microscópicamente puede deberse a obstrucción simple o a neoplasias mucinosas del apéndice (de bajo o alto grado). Las neoplasias mucinosas son importantes porque pueden romperse y producir dispersión de mucina en la cavidad abdominal, lo que conduce a una condición llamada pseudomixoma peritoneal, que requiere manejo especializado.
El informe deberá especificar si la lesión es un mucocele retenido, una neoplasia mucinosa de bajo grado (LAMN, por sus siglas en inglés) o una neoplasia mucinosa de alto grado/adenocarcinoma. La implicación clínica varía: un mucocele simple puede ser curado con apendicectomía; un LAMN puede requerir seguimiento por riesgo de diseminación, y un adenocarcinoma mucinoso o invasivo podría necesitar resección más amplia y evaluación oncológica.
Tumor neuroendocrino (carcinoide)
Los tumores neuroendocrinos del apéndice, comúnmente llamados carcinoides, son los tumores más frecuentes del apéndice aunque, en términos absolutos, son raros. Suelen encontrarse incidentalmente y, en la mayoría de los casos, son pequeños (<1 cm) y confinados al apéndice, encontrando un pronóstico excelente tras apendicectomía simple. En el informe se describen características como el tamaño, la localización (base o punta), la invasión de la pared y el estado de los márgenes.
Las recomendaciones dependen del tamaño y la extensión: tumores menores de 1 cm sin invasión profunda suelen requerir solo seguimiento; entre 1-2 cm se considera el patrón, la invasión vascular y la situación de los márgenes; por encima de 2 cm o con invasión serosa/vascular puede indicarse una hemicolectomía derecha para asegurar resección oncológica adecuada. Además, el informe puede aconsejar estudios inmunohistoquímicos (marcadores neuroendocrinos como cromogranina y sinaptofisina) y mediciones de marcadores en sangre si hay sospecha de enfermedad sistémica.
Adenocarcinoma y otras neoplasias epiteliales
El adenocarcinoma del apéndice es más raro pero clínicamente relevante porque su comportamiento y tratamiento son más agresivos. Histológicamente se parece a adenocarcinomas de colon y su abordaje puede incluir resección mésocolica amplia y tratamiento oncológico adyuvante según estadiaje. El informe acostumbra a detallar si hay invasión linfovascular, compromiso de márgenes y diseminación peritoneal.
Además del adenocarcinoma, pueden encontrarse neoplasias mixtas, tumores estromales o linfomas. Cada uno tiene una guía terapéutica distinta, por lo que el informe debe mencionar la necesidad de pruebas adicionales como inmunohistoquímica y estudios de extensión para planificar el manejo.
Granulomatosis: tuberculosis y enfermedad de Crohn
En algunos informes se describen granulomas en la pared apendicular. Los granulomas sugieren una reacción crónica y pueden corresponder a tuberculosis, sarcoidosis o enfermedad de Crohn. En el contexto de enfermedad de Crohn, el apéndice puede ser la primera manifestación o una extensión de la enfermedad ileocólica; por tanto, este hallazgo puede cambiar el seguimiento y el tratamiento médico (inmunomoduladores, evaluación gastroenterológica).
Un informe que mencione «granulomas epiteloides» o «necrosis caseosa» debe ser analizado junto con pruebas microbiológicas, tinciones especiales (Ziehl-Neelsen para bacilos ácido-alcohol resistentes) y la historia clínica para establecer la causa.
Parásitos y otras infecciones
No es infrecuente encontrar parásitos como Enterobius vermicularis (oxiuriasis) dentro de la luz apendicular; microscópicamente se ven los huevos o los propios parásitos. Estos hallazgos implican un tratamiento antiparasitario para el paciente y su entorno familiar. Otras infecciones fúngicas o bacterianas inusuales pueden detectarse en pacientes inmunosuprimidos y requieren manejo específico.
La presencia de parásitos a menudo explica una apendicitis en pacientes sin hallazgos inflamatorios significativos y puede orientar a medidas de salud pública simples, como el tratamiento de contactos.
Cómo interpretar el informe: términos comunes y su significado práctico
Los informes anatomopatológicos usan vocabulario técnico; aquí explico los términos más habituales y qué significan para pasarlo a términos prácticos que afectan la conducta clínica. Al conocer su significado puedes conversar con el cirujano o el patólogo con más claridad.
– Transmural: implica que la inflamación afecta todas las capas de la pared; en apendicitis esto sugiere un proceso avanzado. – Margen quirúrgico comprometido/positivo: si células tumorales están presentes en el borde de resección, puede ser necesario ampliar la resección. – Infiltración linfovascular: presencia de células tumorales en vasos sanguíneos o linfáticos; aumenta el riesgo de diseminación y puede modificar el tratamiento. – Necrosis o gangrena: tejidos sin riego sanguíneo, más propensos a perforación y complicaciones. – Pseudomixoma peritoneal: presencia de mucina en la cavidad; su origen suele ser tumor mucinoso perforado y requiere cirugía oncológica especializada. – Carcinoma in situ vs invasivo: in situ significa que las células anormales no han traspasado la membrana basal; invasivo implica capacidad de extenderse y metastatizar.
Con estos conceptos claros, cuando leas tu informe podrás distinguir si el hallazgo es principalmente diagnóstico y limitado (por ejemplo, una apendicitis aguda simple) o si tiene implicaciones oncológicas o infecciosas que requieren más pasos.
Tablas prácticas: hallazgo, significado y conducta
A continuación incluyo una tabla sintetizando los hallazgos más frecuentes, su significado clínico y las acciones típicas que pueden recomendarse. Esta tabla sirve como referencia rápida para discutir el informe con el equipo médico.
| Hallazgo | Significado clínico | Acción habitual |
|---|---|---|
| Apendicitis aguda no complicada | Inflamación neutrofílica transmural sin perforación | Seguimiento postoperatorio estándar; antibióticos si indicado |
| Perforación/absceso | Riesgo de infección intraabdominal | Antibióticos prolongados, imagen de control, posible drenaje |
| Mucocele simple | Dilatación por mucina retenida sin neoplasia aparente | Normalmente curativo con apendicectomía; vigilancia |
| Neoplasia mucinosa (LAMN) | Riesgo de pseudomixoma si perfora | Evaluación de márgenes, seguimiento oncológico, posible cirugía adicional |
| Tumor neuroendocrino <1 cm | Generalmente de buen pronóstico | Apendicectomía suficiente; seguimiento según factores adicionales |
| Tumor neuroendocrino >2 cm o con invasión | Riesgo de diseminación | Considerar hemicolectomía derecha y evaluación oncológica |
| Adenocarcinoma | Neoplasia maligna similar al colon | Cirugía oncológica ampliada, estadiaje y tratamiento adyuvante según caso |
| Granulomas (tuberculosis/Crohn) | Posible enfermedad sistémica | Estudios microbiológicos, evaluación gastroenterológica/infectológica |
| Parásitos (Enterobius) | Infección parasitaria responsable | Tratamiento antiparasitario y medidas familiares |
Listas útiles: preguntas para hacer al equipo médico según el hallazgo
A menudo uno no sabe qué preguntar. Aquí tienes listas prácticas que te ayudarán a obtener la información clave tras recibir el informe.
- Si aparece un tumor: ¿cuál es el tipo histológico exacto y el tamaño? ¿Los márgenes son libres? ¿Necesito más cirugía o seguimiento oncológico?
- Si hay mucina o mucocele: ¿hay riesgo de pseudomixoma peritoneal? ¿Se recomienda CT abdominal para evaluación de extensión?
- Si hay perforación: ¿se requieren antibióticos adicionales o controles por imagen? ¿Necesito consulta de control?
- Si hay granulomas: ¿se requieren pruebas para tuberculosis o evaluación por gastroenterología para enfermedad inflamatoria intestinal?
- Si se detectan parásitos: ¿qué fármaco me prescriben y debe tratarse la familia?
Estudios complementarios y cuándo son necesarios
Dependiendo del resultado, el patólogo o el cirujano puede recomendar pruebas adicionales: inmunohistoquímica para confirmar origen neuroendocrino, tinciones especiales para microorganismos, marcadores tumorales séricos o estudios de imagen como tomografía computarizada (TC) abdominal y pelvis. También puede solicitarse un estudio de extensión oncológica (scanings, colonoscopia) si se detecta una neoplasia.
Por ejemplo, ante un tumor neuroendocrino confirmado, es frecuente solicitar cromogranina A en sangre y, en algunos casos, gammagrafía con octreótido o PET para valorar enfermedad a distancia. En lesiones mucinosas con sospecha de ruptura, la TC ayuda a valorar si hay mucina libre en la cavidad. Si el informe sugiere adenocarcinoma, la colonoscopia es importante para descartar lesiones sincrónicas en el colon y para planificar la cirugía oncológica.
También puede ser necesario realizar inmunofenotipado o paneles moleculares para linfomas o tumores raros, lo que orienta el tratamiento sistémico posterior. El informe debe indicar si se guarda tejido para estudios posteriores y si es preciso solicitar nuevas muestras.
Errores comunes y limitaciones del examen
Aunque el examen anatomopatológico es muy preciso, tiene límites: depende de la muestra enviada y de la técnica. Un apéndice mal orientado, incompleto o fragmentado puede dificultar la evaluación de márgenes o la localización exacta de una lesión. Además, algunas lesiones focales pueden haberse pasado por alto si no se tomaron secciones representativas; por eso es importante que el cirujano oriente la pieza cuando hay hallazgos visibles.
Otra limitación es la interpretación en casos con cambios quirúrgicos o inflamatorios avanzados: la inflamación masiva puede enmascarar células tumorales pequeñas. Por ello, si la sospecha clínica persiste, puede requerirse reevaluación o técnicas inmunohistoquímicas. Finalmente, los informes a veces usan terminología que varía entre instituciones; si algo no es claro, pedir una aclaración o una segunda opinión es razonable.
Consejos prácticos para pacientes y familiares
Recibir un informe anatomopatológico puede generar ansiedad. Aquí ofrezco recomendaciones simples y directas para manejar la situación:
- Pide una copia del informe y léelo con calma. Resalta palabras que no entiendas y anótalas para preguntar.
- Organiza una cita con el cirujano o el especialista según el hallazgo: oncólogo, infectólogo o gastroenterólogo pueden ser necesarios.
- No tomes decisiones urgentes sin consultar: muchos hallazgos solo requieren seguimiento; otros sí demandan intervención, pero se planifican con tiempo.
- Si el informe sugiere una neoplasia, pide una explicación clara sobre tamaño, márgenes, estadio y opciones de tratamiento.
- Considera una segunda opinión si el diagnóstico es complejo o si la propuesta terapéutica implica cirugías amplias o tratamientos oncológicos.
Casos ilustrativos: ejemplos reales (resumidos)
Prácticamente todos los patólogos y cirujanos han visto casos que muestran la diversidad de hallazgos y sus consecuencias. Aquí tienes ejemplos simplificados que muestran cómo un informe cambia la conducta clínica.
Un joven de 18 años con dolor típico y apendicectomía: informe de «apendicitis aguda no complicada». Conducta: alta precoz y control ambulatorio. Un paciente de 65 años con masa apendicular descubierta en imagen: apendicectomía muestra «neoplasia mucinosa de bajo grado con mucina en pared serosa». Conducta: evaluación oncológica, TC para búsqueda de pseudomixoma y discusión de cirugía ampliada si hay compromiso peritoneal. Mujer de 45 años con dolor crónico y diarrea: apendicectomía muestra «granulomas no caseificantes compatibles con enfermedad de Crohn». Conducta: derivación a gastroenterología para manejo sistémico.
Estos ejemplos muestran que el resultado no es solo un diagnóstico abstracto, sino la pieza que orienta la continuación del cuidado.
Cómo influye la edad y el contexto clínico
La edad y los antecedentes cambian el significado de algunos hallazgos. En niños, la hiperplasia linfoide y la parasitosis son hallazgos más probables; en ancianos, la posibilidad de lesiones neoplásicas aumenta. Ante pacientes inmunodeprimidos, cualquier infección inusual o lesión atípica exige una evaluación más exhaustiva. Por eso, la lectura del informe siempre se hace en contexto clínico: no es suficiente el hallazgo aislado sin considerar la historia y exploración del paciente.
Registro y conservación de la muestra
Importante: muchas veces el laboratorio conserva tejido embebido en parafina durante años, lo que permite realizar estudios adicionales si aparecen nuevas dudas. Si un informe sugiere la necesidad de pruebas que no se hicieron, es habitual solicitarse la remisión de bloques histológicos o láminas a otro centro para una segunda opinión o técnicas especiales. Pregunta si se ha guardado material y por cuánto tiempo, especialmente en casos oncológicos.
Comunicación entre patólogo y clínico: la clave para un buen manejo
Los mejores resultados para el paciente provienen de una comunicación fluida entre el cirujano, el patólogo y los demás especialistas. Un informe bien escrito, con datos clínicos completos y una conclusión clara, facilita decisiones rápidas y acertadas. Igualmente, cuando el patólogo necesita más datos clínicos (por ejemplo, imágenes o antecedentes de enfermedad inflamatoria intestinal), solicitarlas mejora la interpretación.
Si eres paciente, pide que tu médico te explique la conclusión en términos sencillos y que te diga cuál será el siguiente paso. Si eres profesional, asegúrate de incluir en la solicitud de anatomía patológica los datos relevantes del procedimiento, la sospecha clínica y hallazgos operatorios; esto mejora la calidad del dictamen.
Recursos y seguimientos recomendados según hallazgo
Dependiendo del diagnóstico, el seguimiento puede variar desde simple control clínico hasta vigilancia oncológica. Aquí un resumen orientativo:
- Apendicitis simple: control clínico postoperatorio habitual.
- Perforación/absceso: seguimiento con imagen si síntomas persistentes; antibioterapia ajustada.
- Mucocele sin neoplasia: control; si ruptura, evaluación oncológica.
- LAMN o riesgo de pseudomixoma: TC de abdomen y seguimiento por cirugía oncológica.
- Tumor neuroendocrino >2 cm o con invasión: evaluación por oncología y posible colectomía.
- Adenocarcinoma: estadiaje, colonoscopia y cirugía oncológica amplia.
- Granulomas: pruebas para tuberculosis y gastroenterología según contexto.
- Parásitos: tratamiento antiparasitario y medidas de salud pública.
Conclusión
El informe anatomopatológico del apéndice es una herramienta diagnóstica y pronóstica esencial que transforma una pieza quirúrgica en información clínica accionable; comprender sus términos y sus implicaciones permite decidir desde un manejo conservador hasta intervenciones oncológicas, por lo que una lectura informada y una buena comunicación entre patólogo, cirujano y paciente son fundamentales para garantizar el mejor resultado posible.