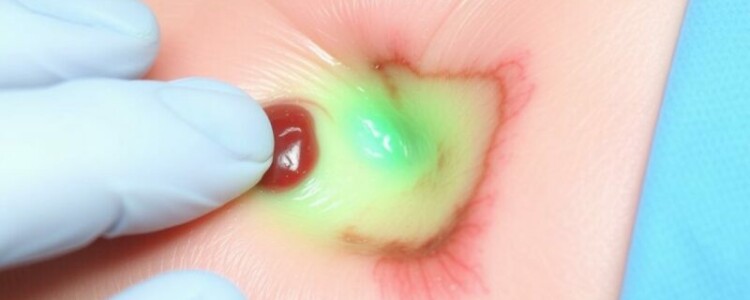
La palabra «incisión» puede sonar técnica, pero en el fondo todos hemos tenido alguna vez una pequeña o gran herida cerrada con puntos, grapas o cinta adhesiva después de una operación, una extracción o una lesión. Ese corte curado con cuidado debería cerrar con el tiempo, pero a veces el cuerpo nos lanza señales que indican que algo no va como debería. Este artículo te guiará de forma clara, conversacional y práctica por los signos de infección en la incisión, qué esperar durante el proceso natural de curación, cuáles son los factores de riesgo que aumentan las probabilidades de infección, y cuándo es urgente buscar ayuda médica. A lo largo del texto encontrarás ejemplos, tablas comparativas, listas con pasos recomendados y advertencias importantes para no confundir un proceso de curación normal con una infección que requiere intervención. Mi objetivo es que, cuando termines de leer, tengas confianza para identificar los signos de infección en la incisión y actuar adecuadamente.
¿Qué es una incisión y cómo debería curarse normalmente?
Una incisión es una apertura intencional en la piel hecha por un bisturí u otro instrumento, generalmente realizada en un entorno controlado como una sala de operaciones o para procedimientos médicos. A diferencia de una herida accidental, las incisiones suelen cerrarse de forma controlada mediante suturas, grapas, pegamento o tiras adhesivas. El cuerpo responde a esa interrupción de la piel con una serie de procesos ordenados: hemostasia (detener el sangrado), inflamación inicial, proliferación celular para cerrar el defecto, y finalmente remodelación para fortalecer el tejido.
Durante los primeros días es normal ver algo de enrojecimiento leve alrededor de la incisión, hinchazón moderada, un poco de dolor que mejora gradualmente y un leve drenaje seroso (claramente amarillo o transparente). La piel cercana puede sentirse caliente al tacto por el aumento del flujo sanguíneo, pero esa sensación debe disminuir con el tiempo. Entre la primera y la tercera semana, la incisión generalmente gana fuerza: el dolor baja, el enrojecimiento se reduce, y las puntadas o grapas comienzan a integrarse o a retirarse según lo programado. Lo importante es que la evolución sea progresiva y en la dirección de la mejoría; cualquier retroceso o empeoramiento sugiere que hay que valorar la herida más atentamente.
Signos de infección en la incisión: las señales clave
Reconocer los signos de infección en la incisión es fundamental para evitar complicaciones. Estos signos pueden aparecer de forma aislada o combinada. Algunos se manifiestan en la propia herida y su entorno, y otros se notan en todo el cuerpo. A continuación detallo los más importantes, explicando por qué aparecen y qué indican.
1) Aumento del enrojecimiento y expansión alrededor de la herida
Es normal un enrojecimiento localizado justo en el borde de la incisión durante los primeros días, pero si ese enrojecimiento se extiende progresivamente más allá de los márgenes inicialmente afectados, se torna más oscuro, o se acompaña de una línea roja que avanza en la piel, eso es un signo de alarma. La expansión del eritema sugiere que la infección se está propagando por los tejidos superficiales o subcutáneos. Cuando esa línea roja avanza rápidamente, puede indicar una infección que requiere atención pronta.
2) Incremento del dolor o dolor que empeora en vez de mejorar
El dolor postoperatorio o postprocedimiento disminuye con el tiempo si la cicatrización progresa bien. Si notas que el dolor en la zona de la incisión sube de intensidad, cambia su carácter (por ejemplo, de un dolor sordo a una sensación punzante o pulsátil), o se vuelve muy intenso y no cede con el tratamiento analgésico habitual, es una señal que debe evaluarse. El dolor intenso puede asociarse a infección, absceso u otra complicación.
3) Calor local persistente
La piel situada sobre y alrededor de una incisión suele sentirse ligeramente más cálida durante la fase inflamatoria. Sin embargo, si el calor es intenso, persistente o claramente mayor que en el tejido circundante y no disminuye con el tiempo, puede indicar una infección. Ese aumento de temperatura suele acompañar a otros signos como enrojecimiento y dolor.
4) Hinchazón progresiva y aumento del volumen
Cierta hinchazón es previsible, pero si la zona se vuelve cada vez más prominente, tensa o dolorosa, o si aparecen zonas elevadas que sugieren formación de pus bajo la piel (colecciones o abscesos), hay que considerarlo como un signo sospechoso. La acumulación de líquido infectado debajo de la piel puede causar una elevación localizada que, a menudo, es dolorosa a la palpación.
5) Drenaje purulento o maloliente
El tipo y el olor del drenaje ayudan a diferenciar un proceso normal de uno infectado. Un líquido seroso, claro o amarillento y fino suele ser parte del proceso de limpieza inicial. En cambio, si el drenaje es espeso, turbio, blanquecino, cremoso, verdoso o tiene mal olor fétido, hablamos de pus, que es señal clara de infección bacteriana. La presencia de sangre fresca sin mejoría también puede indicar un problema, sobre todo si va acompañada de otros signos.
6) Fiebre, escalofríos o malestar general
La infección localizada puede desencadenar una respuesta sistémica: fiebre (temperatura corporal elevada), escalofríos, sudoración, fatiga intensa o sensación general de enfermedad. Estos signos indican que el organismo está reaccionando y que la infección podría estar trascendiendo la zona localizada. Cuando aparecen fiebre alta, escalofríos intensos o confusión, es esencial buscar atención inmediata.
7) Separación de los bordes de la incisión (dehiscencia)
Cuando los bordes de la herida comienzan a separarse o se aprecia una abertura creciente en la cicatriz, se denomina dehiscencia. Esto puede deberse a infección que destruye el tejido que mantiene la herida cerrada, tensión mecánica excesiva, o una combinación de factores. La dehiscencia expone tejidos subyacentes y facilita la progresión de la infección, por lo que es una complicación seria.
8) Formación de una masa fluctuante (absceso) cerca de la incisión
Si al tacto se aprecia una zona blanda, redondeada y que cede con presión —como si contuviera líquido— podría tratarse de un absceso. Los abscesos son acumulaciones de pus y suelen ser muy dolorosas, con enrojecimiento y calor local. Requieren evaluación y, a menudo, drenaje por parte de un profesional.
9) Adenopatía regional dolorosa
Los ganglios linfáticos cercanos a la zona operada pueden inflamarse y doler cuando hay infección. Si notas ganglios aumentados de tamaño y sensibles en la axila, la ingle o el cuello, según la localización de la incisión, esto puede indicar que el sistema inmunitario está respondiendo a una infección local.
10) Cambio en la coloración de la piel hacia tonos oscuros o con necrosis
Si la piel alrededor de la incisión toma un color violeta, marrón oscuro o negro, o si partes de la herida parecen “morir” (necrosis), se trata de una situación grave que requiere intervención urgente. La necrosis puede deberse a infección severa, perfusión deficiente o complicaciones de la circulación local.
Comparación: señales de curación normal frente a signos de infección
Para ayudar a diferenciar lo esperado de lo preocupante, presento una tabla comparativa que resume los hallazgos más habituales.
| Aspecto | Curación normal | Posible infección |
|---|---|---|
| Enrojecimiento | Leve, localizado, disminuye con el tiempo | Se extiende, intenso, bordes inflamados |
| Dolor | Moderado, en descenso en días | Aumenta o cambia de carácter |
| Temperatura local | Ligeramente caliente al inicio | Muy caliente y persistente |
| Drenaje | Seroso, claro o amarillo tenue | Purulento, espeso, maloliente |
| Hinchazón | Moderada, disminuye | Progresiva, tensa, con elevación localizada |
| Fiebre | Ausente o leve y pasajera | Presente, persistente o alta |
| Bordes de la herida | Unidos, sin separación | Separación, dehiscencia |
Factores que aumentan el riesgo de infección en la incisión
No todas las incisiones tienen la misma probabilidad de infectarse. Conocer los factores que incrementan el riesgo ayuda a comprender por qué algunas personas requieren vigilancia más estrecha.
- Enfermedades crónicas como diabetes mal controlada, que disminuye la capacidad de curación.
- Inmunosupresión por medicamentos (corticoides, quimioterapia, inmunosupresores) o condiciones médicas (VIH, trasplantes).
- Obesidad, que aumenta la tensión sobre la piel y el riesgo de áreas con mala perfusión.
- Mala nutrición o deficiencias de proteínas y vitaminas esenciales para la reparación tisular.
- Tabaquismo, que reduce la circulación y la oxigenación local.
- Cirugías prolongadas, procedimientos contaminados o cuando la incisión estuvo expuesta a material extraño.
- Mala higiene de la herida o manipulación inapropiada por parte del paciente.
- Uso de drenajes o cuerpos extraños que faciliten la entrada de gérmenes.
Qué hacer si sospechas una infección: pasos generales y pautas
Si sospechas signos de infección en la incisión, lo más importante es no ignorar los síntomas y comunicarse con el equipo de salud responsable. A continuación te explico pautas prácticas y razonables para manejar la situación hasta la valoración médica.
Primero, observa claramente los signos: si notas aumento de enrojecimiento, dolor que empeora, drenaje purulento, fiebre o separación de la herida, contacta con tu médico o con el servicio de enfermería que te atiende. No trates de diagnosticar por cuenta propia. Describe con precisión cuándo comenzó el problema, cómo ha evolucionado y cualquier otro síntoma general. Si la clínica es ambulatoria, es probable que programen una valoración, cultivos de la secreción si hay drenaje, y la prescripción de antibióticos si consideran que existe infección. En casos de signos severos —fiebre alta, enrojecimiento en expansión rápida, dolor intenso o deterioro general— deberás acudir a urgencias.
En el hogar, hasta que seas evaluado, evita manipular la herida con las manos sucias, no intentes exprimir o abrir zonas que parezcan abscesos, y sigue las indicaciones previas del profesional (por ejemplo, mantener apósitos secos o cambiar vendajes según te enseñaron). No inicies antibióticos por tu cuenta sin receta médica; el uso inadecuado puede enmascarar signos y favorecer resistencias. Si te han dado órdenes específicas para limpieza o para la aplicación de pomadas, síguelas exactamente. Si no tienes instrucciones y no puedes contactar al médico, mantén la zona cubierta y limpia y busca evaluación lo antes posible.
Señales que requieren atención inmediata
Algunas señales indican una infección que puede complicarse rápidamente y exigen acudir a urgencias o llamar al servicio de emergencias:
- Fiebre alta (por ejemplo, superior a 38.5°C) o escalofríos intensos.
- Enrojecimiento que se extiende rápidamente o una línea roja que avanza por la piel.
- Dolor insoportable no controlado con analgésicos habituales.
- Dehiscencia amplia: la herida se abre dejando expuesto tejido profundo.
- Signos de septicemia: confusión, respiración rápida, pulso muy acelerado, presión arterial baja.
- Signos de necrosis o piel con color oscuro y mal olor intenso.
Tratamientos habituales que puede indicar el profesional
El tratamiento depende de la severidad, del microorganismo implicado y del estado general de la persona. Los médicos suelen seguir un proceso diagnóstico y terapéutico que puede incluir cultivo de la secreción para identificar el germen, sangre de laboratorio si hay sospecha de infección sistémica y, según el caso, pruebas de imagen si se sospecha colección profunda.
- Antibióticos: si existe infección bacteriana, se prescribirán antibióticos por vía oral o intravenosa según la gravedad.
- Drenaje: los abscesos suelen requerir drenaje; esto lo realiza un profesional en condiciones estériles.
- Cambio de vendaje y cuidados locales bajo indicación: el personal de salud decidirá el tipo de vendaje y si es necesario limpiar o desbridar tejido no viable.
- Retiro de suturas o grapas en casos de dehiscencia o si las mismas dificultan la resolución.
- Soporte general: analgesia adecuada, líquidos y control de comorbilidades como la diabetes.
Es importante subrayar que todas estas medidas las debe ordenar y ejecutar un profesional. Evita procedimientos caseros para drenar abscesos o aplicar antibióticos sin prescripción.
Prevención de infecciones en la incisión: buenas prácticas
Prevenir es siempre preferible a curar. Aquí tienes recomendaciones prácticas que suelen indicar los equipos de salud para disminuir la probabilidad de infección en cualquier incisión.
- Mantén una buena higiene general y, si te han dado instrucciones específicas, sigue el protocolo para el cambio de apósitos tal como te lo explicaron.
- Lávate las manos antes y después de tocar la zona, y pide que cualquier persona que manipule la herida haga lo mismo.
- Evita sumergir la herida en agua (baños, piscinas) hasta que el profesional indique que es seguro.
- No retires costras ni manipules puntos o grapas por cuenta propia; deja que el personal las controle.
- Evita ropa ajustada que frote la incisión y favorezca la maceración.
- Controla condiciones crónicas como la diabetes y evita el tabaquismo mientras sanas.
- Aliméntate bien: una dieta rica en proteínas, vitaminas y minerales ayuda a la reparación tisular.
- Asiste a controles programados para revisar la evolución de la herida.
Interpretación del tipo de drenaje: qué significa cada aspecto
El aspecto del líquido que sale de una incisión proporciona pistas valiosas. Aquí se detalla de forma práctica:
- Seroso: claro o ligeramente amarillento, fino, habitual en la fase inicial. Normalmente no indica infección.
- Sanguinolento: mezcla de sangre y líquido seroso; puede aparecer temprano. Si persiste o aumenta, requiere valoración.
- Purulento: turbio, espeso, blanco, amarillo o verdoso; habitualmente indica infección.
- Maloliente: olor fétido sugiere infección por bacterias anaerobias o necrosis.
Recuerda que el color y el olor son pistas: la presencia de pus o mal olor casi siempre demanda atención profesional.
Tiempo típico de aparición de una infección en una incisión
Las infecciones posoperatorias o posprocedimiento suelen manifestarse en los primeros días a semanas tras la cirugía. De forma aproximada:
- Infección temprana: aparece dentro de las primeras 48-72 horas; muchas veces es evidente por enrojecimiento y supuración temprana.
- Infección de inicio tardío: puede manifestarse entre el 4º y 30º día después del procedimiento; cadenas bacterianas distintas pueden actuar en distintos tiempos.
- Infecciones crónicas o profundas: pueden desarrollarse semanas o meses después, especialmente si hay material protésico o condiciones que favorecen la persistencia bacteriana.
Por tanto, no descartes una infección solo por el tiempo transcurrido; cualquier empeoramiento merece evaluación.
Cómo documentar y comunicar correctamente los signos a tu profesional
Cuando contactes a tu médico o equipo de salud, proporcionar información clara y precisa facilita la evaluación. Podrías anotar lo siguiente para tenerlo a mano:
- Fecha y hora en que aparecieron los primeros signos.
- Descripción del drenaje: color, olor, cantidad y si ha cambiado.
- Si la fiebre apareció y cuál fue la temperatura medida.
- Si hubo movimientos o actividades recientes que puedan haber estresado la incisión.
- Medicaciones que estás tomando (incluidos antibióticos previos, esteroides, anticoagulantes).
- Enfermedades crónicas (diabetes, problemas inmunológicos, tabaquismo).
Enviar fotos claras de la herida (con buena iluminación, desde diferentes ángulos y con una referencia de tamaño) puede ser muy útil, siempre respetando las políticas de privacidad y seguridad de datos del servicio sanitario.
Tablas útiles: cuándo ir a urgencias y qué preguntar al profesional
A continuación, una tabla sencilla que resume señales de alarma que requieren atención urgente.
| Señal | Acción recomendada |
|---|---|
| Fiebre alta o escalofríos | Consultar de urgencia o acudir a emergencias |
| Enrojecimiento que se extiende rápidamente | Evaluación urgente en centro de salud |
| Dolor severo no controlado | Urgencia: posible absceso o complicación |
| Dehiscencia importante o tejido expuesto | Ir a urgencias para manejo y protección de la herida |
| Confusión, mareos, pulso rápido | Buscar atención inmediata (posible septicemia) |
Y una lista de preguntas que conviene tener lista para cuando hables con el profesional:
- ¿Mi herida parece infectada y cuál es la gravedad?
- ¿Necesito antibióticos? ¿Serán orales o intravenosos?
- ¿Es necesario realizar un cultivo o pruebas de laboratorio?
- ¿Debo desplazarme a urgencias o puedo esperar una consulta programada?
- ¿Qué cuidados locales me recomienda hasta que me atiendan?
- ¿Cómo sabré si el tratamiento está funcionando y cuándo debo volver a controlar la herida?
Mitos y realidades sobre las infecciones de incisión
En la vida cotidiana circulan muchas creencias equivocadas que pueden retrasar o complicar el tratamiento. Veamos algunas aclaraciones:
- Mito: «Si no tengo dolor, no puede estar infectado.» Realidad: Algunas infecciones, sobre todo en personas inmunodeprimidas, pueden cursar con poco dolor pero con otros signos como drenaje o fiebre.
- Mito: «Puedo curar una herida con alcohol o peróxido sin problema.» Realidad: El uso indiscriminado de soluciones agresivas puede dañar tejido sano y ralentizar la cicatrización; es preferible seguir las indicaciones médicas.
- Mito: «Si la herida supura un poco, es normal y no hay que preocuparse.» Realidad: Un pequeño drenaje seroso puede ser esperado, pero la supuración purulenta o maloliente sí exige consulta.
- Mito: «Si me pusieron puntos, no puedo bañarme nunca.» Realidad: Muchas incisiones pueden mojarse después de un tiempo determinado por el equipo médico; la indicación depende del tipo de cierre y del procedimiento.
Historias reales para entender mejor
A veces un ejemplo ayuda a comprender la importancia de la vigilancia. Piensa en dos casos: Ana y Carlos. Ana era una persona con diabetes bien controlada que notó un aumento de enrojecimiento y una pequeña secreción verdosa a los 5 días de una cirugía menor; llamó al equipo de salud y recibió antibióticos orales tras realizar cultivo; la infección se resolvió sin más complicaciones. Carlos, sin enfermedades crónicas, ignoró un dolor creciente y un enrojecimiento que se extendía; tardó en buscar ayuda y cuando lo hizo, tenía un absceso que necesitó drenaje en quirófano y antibióticos intravenosos. Entre ambos casos, la diferencia la marcó la rapidez en reconocer y actuar ante los signos iniciales. Estos ejemplos recuerdan que no importa la condición previa: la vigilancia y la comunicación temprana con el equipo de salud hacen la diferencia.
Recursos y cuándo pedir una segunda opinión
Si después de la evaluación sientes que no se te ha explicado bien la causa, el tratamiento o el pronóstico, solicitar una segunda opinión es razonable. Los profesionales pueden ofrecer alternativas de tratamiento o explicar por qué una estrategia es preferible. También es valioso acudir a enfermería especializada en heridas, clínicas de herida crónica o servicios de cirugía para infecciones recurrentes o complicadas. Mantén siempre un registro de las intervenciones recibidas, medicaciones prescritas y resultados de cultivos para facilitar la revisión con otros profesionales.
Consejos prácticos para pacientes y cuidadores

Para quienes cuidan de una persona con una incisión, la atención diaria marca la diferencia. Aquí van recomendaciones prácticas y sencillas que suelen recomendar los equipos sanitarios:
- Establece un horario para revisar la herida y anota cualquier cambio.
- Mantén un kit con apósitos limpios, gasas estériles y guantes si te indicaron cambiar el vendaje.
- Evita usar cremas o remedios caseros sin aprobación médica.
- Facilita transporte a la consulta si la persona no puede desplazarse sola.
- Vigila signos generales: temperatura, apetito, nivel de energía.
Conclusión
Reconocer los signos de infección en la incisión —como enrojecimiento que se extiende, dolor que empeora, calor persistente, hinchazón creciente, drenaje purulento, fiebre o separación de los bordes— es crucial para actuar con rapidez y evitar complicaciones mayores; ante cualquier duda, contacta a tu equipo de salud, evita manipulaciones caseras que puedan empeorar la situación y sigue las indicaciones profesionales, ya que la prevención con cuidados adecuados y la detección temprana son las mejores herramientas para asegurar una recuperación segura y efectiva.